Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 31 имени академика Г.М. Савельевой Департамента здравоохранения города Москвы»
Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 31 имени академика Г.М. Савельевой Департамента здравоохранения города Москвы»
Внутриматочная патология-собирательное название большой группы заболеваний, возникающих в полости матки и часто характеризующихся сходной клинической картиной: нарушениями менструального цикла, кровотечениями, болями внизу живота, бесплодием, невынашиванием беременности.
Внутриматочная патология включает гиперпластические процессы эндометрия – полипы, гиперплазию эндометрия, рак; субмукозную миому матки; аденомиоз (внутренний эндометриоз); перегородки в матке; синехии; инородные тела (фрагменты ВМК, лигатуры после кесарева сечения, костные фрагменты плода после предшествующих абортов), к внутриматочной патологии можно отнести и остатки плацентарной ткани, плацентарные полипы.
В структуре гинекологических заболеваний внутриматочная пато¬логия занимает ведущее место и служит наиболее частым поводом для тех или иных диагностических и оперативных вмешательств.
Диагностика внутриматочной патологии включает гинекологическое исследование, хотя оно и недостаточно информативно, УЗИ органов малого таза с трансвагинальным датчиком, при необходимости гидросонографию, но самым информативным методом является гистеросокопия с раздельным диагностическим выскабливанием слизистой матки. Скрининговыми методами диагностики считаются ультразвуковое исследование и аспирационная биопсия эндометрия, проводимая специальной тонкой вакуум-системой аспирации эндометрия (пайпель). Канули в лету такие методы как рентгеновская метросальпингрография и радиоизотопное исследование матки, они не позволяют получить достоверных результатов о состоянии полости матки и эндометрия. Уточняющими методами диагностики (дополнительными) являются МРТ и КТ малого таза, гормональные исследования, определение онкомаркеров.
| Гидросонография | Эхография | Гистероскопия |
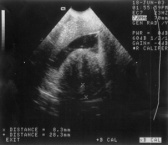 |
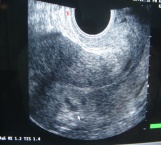 |
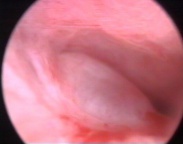 |
Современный подход к лечению внутриматочной патологии позволяет избежать излишне радикальных вмешательств (удаление матки) и подразумевает широкое использование арсенала щадящих органсберегающих внутриматочных операций, низкодозированных гормональных препаратов и гормональноактивных внутриматочных контрацептивов (левоноргестрелсодержащий ВМК – Мирена). У молодых пациенток это позволяет сохранить и восстановить детородую функцию, а у пожилых снизить риск осложнений при операции.
Наиболее целесообразный метод лечения того или иного вида внутриматочной патологии выбирает врач, при этом учитывается много факторов, и в первую очередь оснащенность клиники и квалификация персонала, а так же возраст пациентки, необходимость сохранения детородной и менструальной функций, соматические заболевания, наследственная отягощенность больной и т.д.
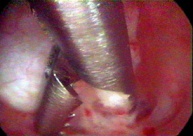
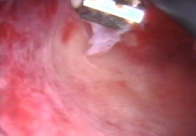
К щадящим операциям, которые выполняются в клинике относят диагностическую и оперативную гистероскопию, гистерорезектоскопию, миомэктомию механическим и электрохирургическим методами (миомрезекцию), аблацию (баллонную термоаблацию, лазерную, электрохирургическую), рассечение внутриматочной перегородки и синехий, удаление инородных тел из полости матки, эмболизацию маточных артерий. Последняя целесообразна только при субмукозных узлах больших размеров, когда остальные методы лечения неприменимы. Тем не менее, у некоторых больных приходится удалять матку, однако в клинике у большинства больных эта операция выполняется лапароскопическим доступом, что очень облегчает переносимость операции.
| Электрохирургическая миомрезекция трансцервикальным доступом |
Оперативная гистероскопия |
Электрохирургическая аблация эндометрия |
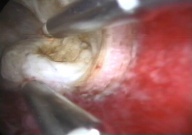 |
 |
 |
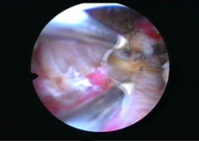
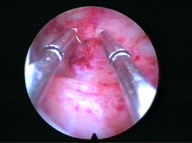
| Резекция эндометрия | Парциальная резекция при полипе эндометрия |
Гормонсодержащий ВМК |
 |
 |
 |
|
Термоаблация эндометрия |
||
|
|
Все современные методы лечения полипов эндометрия, гиперплазии эндометрия, аденомиоза, подслизистой миомы матки, синехий и перегородок имеются в гинекологической клинике 31ГКБ. При этом применяется самое современное оборудование а высококвалифицированные специалисты клиники имеют более чем 40 летний опыт применения эндоскопических методов лечения патологии матки. 31ГКБ более 40 лет назад одна из первых внедрила в практику гистероскопию, которая на современном этапе является золотым стандартом диагностики внутриматочной патологии и без которой немыслимо какое-либо лечение.
ГИПЕРПЛАСТИЧЕСКИЕ ПРОЦЕССЫ ЭНДОМЕТРИЯ
Согласно классификации ВОЗ, принятой еще в 1994г и не претерпевшей до настоящего времени существенных изменений, среди гиперпластических процессов эндометрия выделяют:
В нашей стране термины «атипическая гиперплазия» и «аденоматоз» используются как синонимы, при этом атипическая гиперплазия подразделяется по степеням; легкая, средняя и тяжелая.
Гиперпластические процессы эндометрия возможны в любом возрасте, но их частота значительно возрастает к периоду периме-нопаузы и постменопаузы, при этом с возрастом растет вероятность злокачественной трансформации эндометрия и онкологическая настороженность врача, своевременная диагностика и лечение полипов, гиперплазии эндометрия позволяют предотвратить рак матки.
Причины возникновения:
Клинические проявления гиперпластических процессов-полипов, железистой гиперплазии, предрака и даже начальных стадий рака эндометрия схожи.
У менструирующих больных имеют место маточные кровотечения, ациклические в виде метроррагий, или в сроки менструации – меноррагии, бесплодие, анемия. Поскольку нарастание кровопотери при менструациях часто происходит постепенно на протяжении нескольких месяцев больные обращаются к врачу с опозданием, когда уже развивается анемия.
У пожилых больных наиболее часто патология проявляется кровотечением в постменопаузе, реже наблюдаются гнойные или нехарактерные для этого возраста слизистые выделения. Подобные жалобы должны всегда быть показанием для углубленного обследования. Боли для этой категории больных нехарактерны. Бессимптомное течение гиперпластических процессов эндометрия может наблюдаться у 10% менструирующих больных и у 40% в постменопаузе.
Диагностика гиперпластических процессов эндометрия начинается со скринингового метода – трансвагинального УЗИ, реже ас¬пирата из полости матки. Аспирационная биопсия эндометрия может использоваться и как метод контроля эффективности гормональной терапии при гиперпластических процессах эндометрия. При раке эндометрия аспирационная биопсия позволяет поставить диагноз и избежать гистероскопии и диагностического выскабливания, что небезразлично для больных.
Трансвагинальное ультразвуковое сканирование является высокоинформативным, неинвазивным, безопасным методом диагностики гиперпластических процессов эндометрия. Информативность метода зависит от вида патологии эндометрия и возраста женщины, она повышается при его сочетании с гидросонографией. Однако гидросонография не заменяет гистероскопию.
Методами углубленного обследования являются гистероскопия и раздельное диагностическое выскабливание сли-зистой оболочки матки, окончательно верифицировать диаг¬ноз можно только после гистологического исследования эндометрия. Информативность гистероскопии в диагности¬ке гиперпластических процессов эндометрия составляет 63—97%. Гистероскопия необходима как перед выскабливанием слизистой оболочки матки для уточнения характера патологии и его локализации, так и после него с целью кон¬троля за тщательностью удаления патологической ткани.
Лечение гиперпластических процессов эндометрия у женщин разного возраста складывается из остановки кровотечения, восстановления менструальной функции в репродуктивном перио-де или достижения атрофии и субатрофии эндометрия в более старшем возрасте, а также профилактики рецидива гиперпластического процесса.
ГИПЕРПЛАЗИЯ ЭНДОМЕТРИЯ
Гиперплазия эндометрия – избыточный рост слизистой матки с нарушением структуры, строения и распределения желез эндометрия в строме. Гиперплазия эндометрия – гистологический диагноз, не УЗИ, не диагностическая гистероскопия (обычный осмотр слизистой матки с помощью оптики) не позволяют точно поставить диагноз и начать лечение, только гистологическое исследование соскобов позволяет подтвердить диагноз гиперплазии и исключить атипические изменения. Эндометриальная гиперплазия в зависимости от гистологических особенностей может быть простой и сложной, синонимом является железистая гиперплазия эндометрия.
Простая гиперплазия эндометрия без атипии переходит в рак в 1% случаев, сложная без атипии — в 3%.
Для диагностики данной патологии используют как скрининговый метод УЗИ (эхографию), а в качестве основного гистероскопию и раздельное диагностическое выскабливание слизистой матки. Диагностика гиперплазии эндометрия при УЗИ основывается на выявлении увеличенного в передне-заднем размере срединного маточного эха (М-эха) с неоднородной акустической плотностью. У менструирующих женщин толщину М-эха следует оценивать в соответствии с фазой менструального цикла. Лучше всего прово¬дить исследование сразу после менструации, когда тонкое М-эхо соответствует полному отторжению функционального слоя эндометрия, а увеличение передне-заднего размера М-эха на всем протяжении, либо локально должно расцениваться как патология. В большинстве наблюдений отличить железистую гиперплазию эндометрия от атипической при УЗИ не удается.
Если период постменопаузы не превышает 5 лет, толщина М-эхо до 5 мм может считаться нормой, при постменопаузе более 5 лет толщина М-эха не должна превышать 4 мм (при однородной структуре).
Точность диагностики гиперплазии эндометрия при УЗИ состав¬ляет 60—70%. Гидросонография не позволяет значительно улучшить результаты диагностики.
Оптимальный метод лечения для каждой конкретной больной выбирает врач, это может быть гормональная терапия современными низкодозированными препаратами, аблация или резекция эндометрия, введение гормональносодержащего ВМК (Мирена), удаление матки.
Гистероскопия, гиперплазия эндометрия
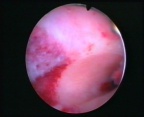
ПОЛИПЫ ЭНДОМЕТРИЯ
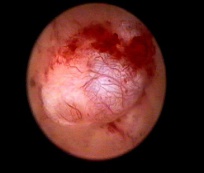
Полипы эндометрия — наиболее распространенный вид гиперпластического процесса эндометрия, их частота достигает 25%. Они встречаются в любом возрасте, у молодых пациенток, помимо нарушения менструального цикла полипы могут сопровождаться бесплодием, так как затрудняют прикрепление плодного яйца по механизму, сходному с ВМК. Но наиболее часто полипы эндометрия выявляются в пре- и постменопаузе. Полипы эндометрия малигнизируются в 2—3% наблюдений.
В зависимости от гистологического строения различают желези¬стые, железисто-фиброз¬ные, фиброзные полипы эндометрия.
Аденоматозные (атипические полипы) относят к предраку эндометрия.
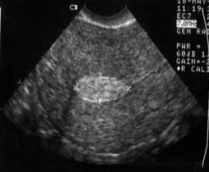
Диагноз основывается на клинических и ультразвуковых данных, при трудности интерпретации эхограмм прибегают к гидросонографии; окончательный диагноз позволяет поставить гистероскопия и раздельное диагностическое выскабливание слизистой матки.
Ультразвуковая картина полипов эндометрия показывает овоидные, реже округлые включения в полости матки повышен-ной эхоплотности. Диагностические затруднения возникают при железистых полипах эндометрия, ко¬торые в результате конфигурации по форме полости матки имеют листовидную, уплощенную форму и не приводят к утолщению М-эха, по звукопроводимости они близки к окружающему эндометрию. Информативность трансвагинального УЗИ при полипах эндометрия составляет 80—98%. Контрастирование полости матки при гидросонографии позволяет повысить диагностические возможости УЗИ, однако его выполнение не должно быть рутинным.
В лечении залогом успеха является полное удаление полипа, что достигается при электрохирургической резекции ножки полипа (парциальная гистерорезекция), либо использования микрощипцов, введенных через операционный канал гистеросопа. В том и другом случае полип удаляется под контролем глаза. При рецидивирующем процессе возможно произвести тотальную аблацию эндометрия (электрохирургическую, баллонную или лазерную), что позволяет снизись риск рецидива полипа в последующем.
Полипы эндометрия
 |
 |
АТИПИЧЕСКАЯ ГИПЕРПЛАЗИЯ И АДЕНОМАТОЗНЫЕ ПОЛИПЫ ЭНДОМЕТРИЯ (ПРЕДРАК)
Предрак эндометрия только гистологический диагноз, не УЗИ не другие методы кроме гистологического исследования эндометрия не могут исключить это заболевание.
К морфологическим признакам атипической гиперплазии и аденоматозных полипов эндометрия относят структурные и клеточные изменения: увеличение числа желез, располагающихся вплотную друг к другу, неравномерное распределение кровеносных сосудов с явле¬ниями стаза и тромбоза увеличение рядов железистого эпителия с форми¬рованием папиллярных выростов, потеря полярности, клеточная атипия с гиперхромными ядрами, высокая митотическая активность с увеличением количества патологических митозов.
Простая атипическая гиперплазия без лечения прогрессирует в рак у 8% больных, сложная атипическая гиперплазия — у 29% больных. Однако риск малигнизации гиперпластических процессов эндометрия зависит не только от морфологической формы заболевания, но и от сопутствующей гинекологической и экстрагенитальной патологии (синдром поликистозных яичников, феминизирующие опухоли яичников, миома матки, ожирение, сахарный диабет или нарушение толерантности к глюкозе, гиперлипидемия, расстройства функции гепатобилиарной системы), возраста и наследственной предрасположенности больной.
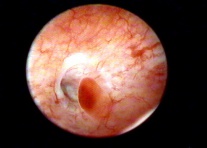
| Атипическая гиперплазия эндометрия |
Аденоматозный полип |
 |
 |
ВНУТРИМАТОЧНЫЕ СИНЕХИИ
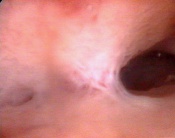
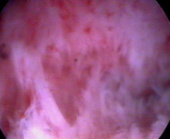
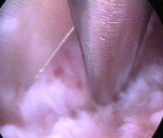
Внутриматочные синехии подразумевают частичное или полное сращение передней и задней стенки матки на участках, где слизистая матки отсутсвует. Полное заращение полости матки называется синдром Ашермана.
Патогенез. Основным фактором считается механическая травма базального слоя эндометрия после родов, аборта, грубого выскабливания, инфекция служит дополнительным отягощающим фактором. Возникновение внутриматочных синехий наиболее вероятно у пациенток с замершей бере-менностью, поскольку остатки плацентарной ткани на фоне эндометрита могут вызывать активацию фибробластов и образование коллагена до регенерации эндометрия. Внутриматочные синехии могут также возникнуть после опера-тивных вмешательств на матке: миомэктомии, метропластики или диагностического выскабливания слизистой оболочки, аблации эндометрия, конизации шейки матки, а также после эндометрита на фоне ВМК.
Внутриматочные синехии проявляются гипоменструальным синдромом или аменореей, приводят к бесплодию или не-вынашиванию беременности, служат причиной неэффективности экстракорпораль¬ного оплодотворения.
Для диагностики внутриматочных синехии применяют УЗИ, гидросонографию, гистеросальпингографию, гистероскопию.
Лечение внутриматочных синехий только оперативное-рассечение их под контролем гистероскопии, в последующем целесообразна гормональная поддержка с целью регенерации эндометрия, ведение в матку субстрата, предотвращающего повтороное формирование синехий (гель, ВМК, баллонный катетер). Операция относится к разряду сложных, может сопровождаться такими осложнениями как перфорация матки и кровотечение, поэтому нередко ее проводят под контролем УЗИ, или лапароскопии. При массивных внутриматочных сращениях приходится производить несколько вмешательств, постепенно формируя полость матки, однако это не всегда приводит к восстановлению детородной функции. Если беременность все же наступает, треть из них заканчивается самопроизвольным выкидышем, треть преждевременными родами, треть сопровождается патологией плаценты-плотным прикреплением, предлежанием.
 |
 |
 |
ВНУТРИМАТОЧНАЯ ПЕРЕГОРОДКА
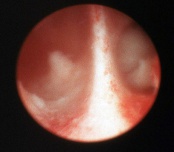
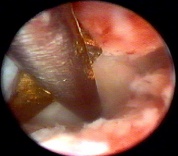
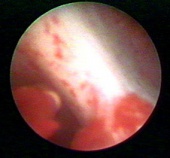
Внутриматочная перегородка разделяет полость матки на 2 части и является пороком развития матки, па¬циентки с внутриматочной перегородкой составляют 48—55% всех женщин с пороками развития половых органов. В общей популя¬ции перегородка в матке встречается приблизительно у 2—3% женщин.Протяженность перегородки может быть различной, перегородка тянется от дна матки и достигает либо верхней трети полости, либо средней трети, либо полностью делит полость матки пополам.
Основным клиническим проявлением перегородки матки является невынашивание беременности, реже бесплодие, дисменорея и патологические маточные кровотечения. Примерно у 50% женщин порок развития матки выявляется случайно при обследовании по поводу дру¬гого заболевания при УЗИ или гистероскопии. При выполнении УЗИ матки у пациенток с подозрением на внутриматочную перегородку не¬обходимо обследование почек для исключения аномалий развития.
В I триместре беременности риск самопроизвольного выкидыша у пациенток с перегородкой в матке составляет 28—60%, во II триместре — при¬близительно 5%. У пациенток с внутриматочной перегородкой про¬исходят преждевременные роды, нарушения сократительной способ¬ности матки в родах, отмечается неправильное положение плода. Причины отрицательного влияния перегородки на течение беремен¬ности:
 |
 |
 |
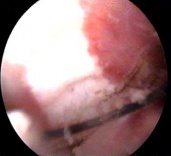 |
Лечение при внутриматочной перегородке заключается в ее рассечении под контролем гистероскопии. с помощью эндоскопических ножниц (при тонкой перегородке) или гистерорезектоскопа (при толстой, широкой, васкуляризированной перегородке).
ИНОРОДНЫЕ ТЕЛА В МАТКЕ
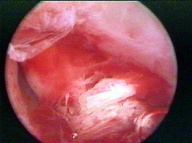
К инородным телам в матке относятся внутриматочные контрацептивы (ВМК), их фрагменты, костные остатки, различные лигатуры.
Клиническая картина инородных тел в полости матки чаще всего проявляется различными нарушениями менструальной функции , маточными кровотечениями, гнойными выделениями, болями, бесплодием; возможно бессимптомное течение.
Основной метод диагностики инородных тел в матке — УЗИ и гистероскопия.
Инородное тело в матке
 |
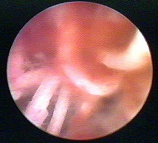 |
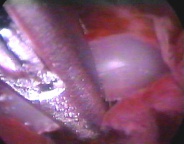 |