Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 31 имени академика Г.М. Савельевой Департамента здравоохранения города Москвы»
Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 31 имени академика Г.М. Савельевой Департамента здравоохранения города Москвы»
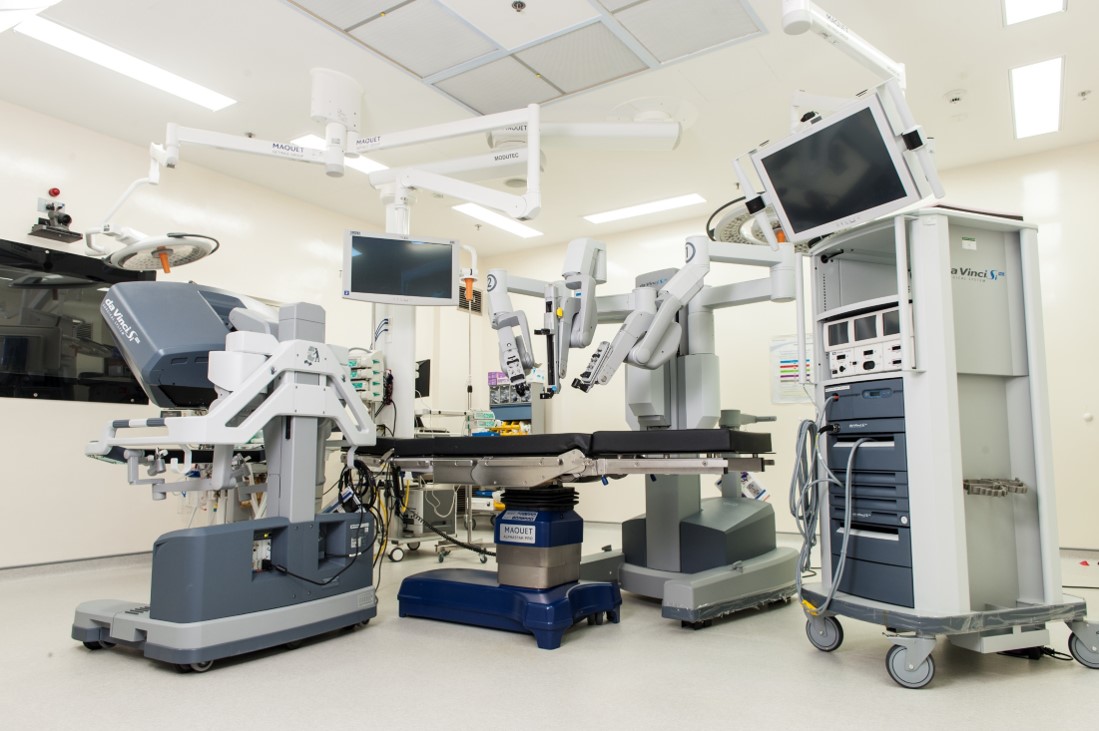
Современная высокотехнологичная медицинская помощь включает в себя применение новых сложных, уникальных, а также ресурсоемких методов лечения с научно доказанной эффективностью. В их числе клеточные технологии, информационные технологии, методы генной инженерии и роботизированной техники. Последний метод активно применяется в Городской клинической больнице №31. В этих целях используется хирургический роботизированный комплекс «da Vinci Surgical System»
Наш центр роботической хирургии был создан в 2013 году и с тех пор объединяет работу высококлассных специалистов хирургического, урологического и гинекологического профиля. Все врачи больницы, оперирующие на «da VInci», прошли особое обучение, имеют специальные сертификаты соответствия от производителя и находятся в международной базе специалистов продвинутого уровня подготовки для операций на роботическом комплексе. Всё это позволяет решать даже самые сложные хирургические вопросы и максимально эффективно использовать систему «da Vinci». В 2018 году благодаря этому взаимодействию в нашем центре было выполнено более 200 роботических операций. Также, в прошлом году Правительство Москвы выделило ГКБ №31 – в числе всего четырех московских больниц – грант в размере 30 миллионов рублей на развитие этого направления.
Высокотехнологичные операции на роботе-хирурге «da Vinci» могут выполняться для наших пациентов абсолютно бесплатно по полису ОМС (при наличии показаний к операции и отсутствии противопоказаний).

Роботизированная хирургия – это новый, высокотехнологичный вид малоинвазивной хирургии, который заключается в хирургическом вмешательстве посредством маленьких разрезов на коже пациента и возможностью оперировать дистанционно. Каждые 36 секунд где-то начинается операция на da Vinci! За 2018 год в мире было выполнено больше миллиона оперативных вмешательств с помощью этих роботизированных хирургических комплексов, а в России – больше трёх тысяч. Робот Да Винчи прочно расположился на ведущих позициях в медицине, благодаря технологическому прорыву и модернизации минимально-инвазивных методов лечения. Как же он устроен?
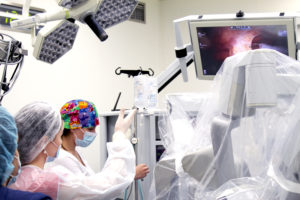
Робот «da Vinci Si» не делает операции самостоятельно, вопреки распространенному мнению – система всецело находится под контролем хирурга и является лишь его ультрасовременным инструментом. Основным отличием системы Да Винчи является то, что врачи оперирует пациента, сидя за консолью, а не стоя за операционным столом.
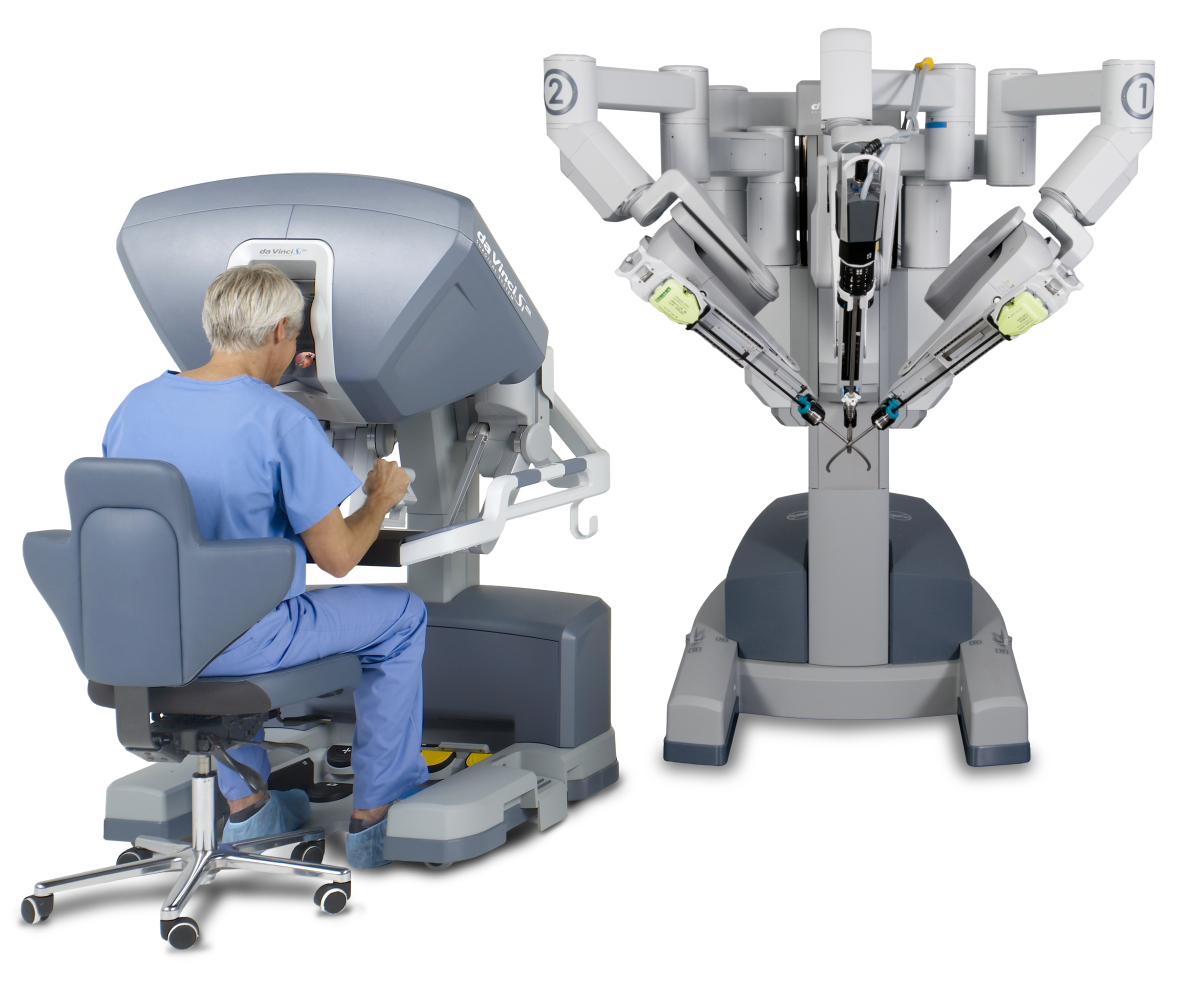
Система Да Винчи состоит из трех консолей:
1) хирургической консоли;
2) консоли пациента;
3) консоли технического зрения.
За хирургической консолью хирург видит увеличенное 3D-изображение внутренней полости человеческого организма (операционное поле). Хирург работает на роботических манипуляторах, которые внешне напоминают джойстики. Движение рук точно передается от хирургической консоли непосредственно на консоль пациента, при этом происходит минимизация резких движений и тремора рук (дрожания).
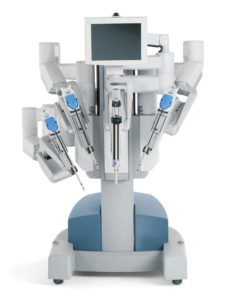
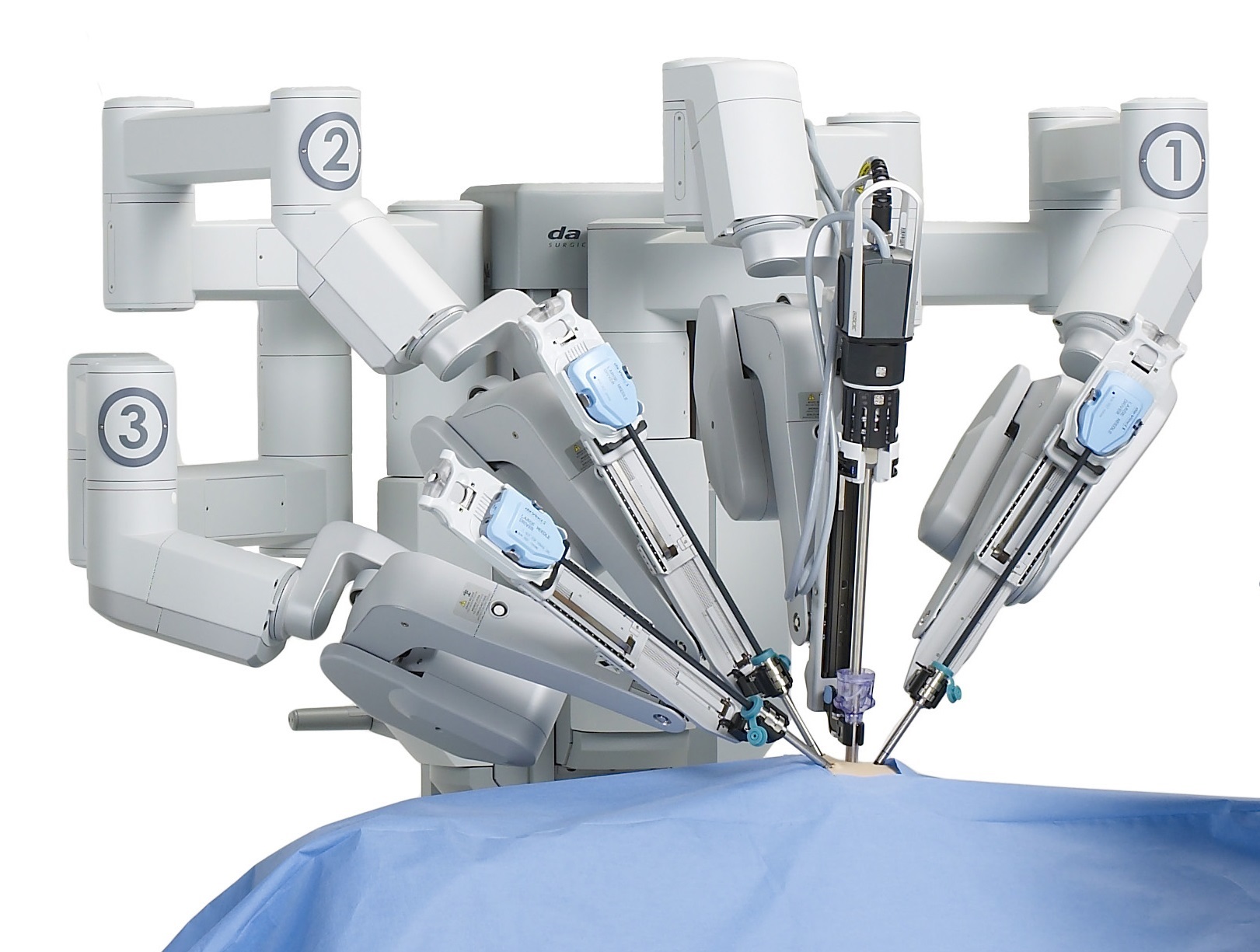
Роботические «руки» с инструментами и камера вводятся в полость (тело) пациента в необходимые анатомические ориентиры через разрезы длиной до 2 см. Количество одномоментно установленных инструментов в организме человека составляет от 3 до 4, включая камеру. Каждый вид оперативного пособия требует определенного набора инструментария, специально разработанного для комфортной работы хирурга. Возле операционного стола, на протяжении всей операции находится ассистент хирурга, помогающий с переключением между инструментами. Изображение, которое видит хирург на своей консоли, проецируется на сенсорный экран консоли технического зрения. Консоль технического зрения включает:
1) блок управления;
2) основной блок;
3) осветительную систему.

Основными преимуществами системы Да Винчи являются:
• минимальный объем кровопотери (низкая частота и необходимость переливания крови);
• короткая длительность госпитализации;
• малые сроки послеоперационной реабилитации
• высококачественная визуализация операционного поля, а также увеличенное изображение, которое позволяет видеть основные структуры и ткани, требующие по отношению к себе максимальной аккуратности и бдительности.
Все эти факторы создают идеальные условия для врача и облегчают проведение сложных лапароскопических операций. В результате максимальной точности даже очень сложных движений инструментами, благодаря превосходному качеству изображения и возможности проведения операции на маленьких и труднодоступных участках, пациенты также меньше чувствуют боль, имеют лучший эстетический результат и быстро возвращаются к своей повседневной жизни.
Благодаря этим преимуществам хирургический комплекс Да Винчи сегодня широко внедрен практически во все области медицины по всему миру.

Согласно ежегодному отчёту «Intuitive Surgical Inc.», наиболее распространенными областями применения роботических операций являются гинекология, абдоминальная хирургия и урология. Причём на долю урологии приходится более 72% выполняемых операций.
Урологические заболевания, которые лечат при помощи системы Да Винчи:
• Рак предстательной железы;
• Опухоль (рак) почки;
• Рак мочевого пузыря;
• Гидронефроз.
Операции в нашей клинике, выполняемые роботом Да Винчи:
• Простатэктомия (удаление простаты);
• Резекция почки;
• Нефрэктомия (удаление почки);
• Нефруретерэктомия (удаление почки и мочеточника);
• Цистэктомия (удаление мочевого пузыря);
• Пластика лоханочно-мочеточникового сегмента (при гидронефрозе).

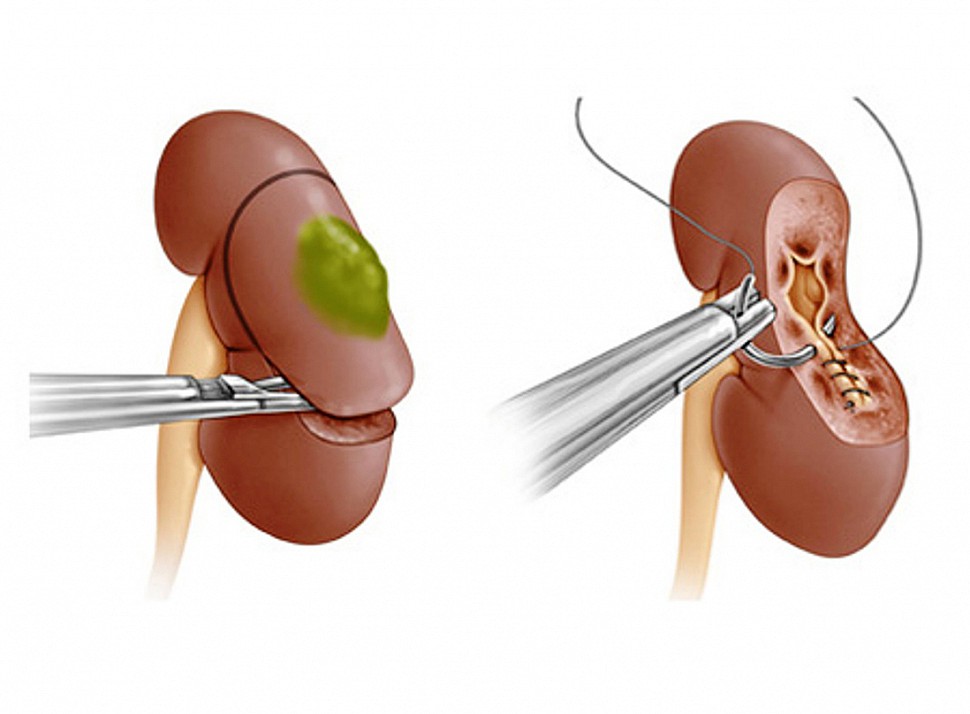
Резекция почки – это удаление той ее части, которая поражена каким-либо патологически процессом (опухоль, реже – кисты, травмы, туберкулез и т.д.), в пределах здоровых тканей. Классическая открытая резекция почки отошла на второй план, уступив место ее современной малоинвазивной вариации – роботической резекции.
В нашей клинике такая операция выполняется при локализованном процессе (опухоль не прорастает в соседние органы или капсулу самой почки), а также при размере в максимальном измерении от 4 до 7 см. Зачастую операцию выполняют при стадировании заболевания Т1 и Т2, потому как риск развития рецидива после хирургического лечения мал и составляет не более 12%. Также резекция почки выполняется в случаях, когда удаление почки (нефрэктомия) оставит пациента без обеих почек, либо потребует начала диализа.
Подготовка к оперативному лечению
На предоперационном этапе Вас проконсультируют специалисты различных специальностей – терапевт, анестезиолог, хирург, а при необходимости и другие. Лечащий врач будет сопровождать Вас на всех этапах подготовки к хирургическому лечению, даст индивидуальные рекомендации, которым необходимо строго следовать.
Перед самой операцией проводят подготовку кишечника, назначают антибактериальную терапию широкого спектра действия для предотвращения инфекционных осложнений.
Этапы выполнения роботической резекции почки
Этапы роботической операции идентичны лапароскопической операции. Отличие лишь в том, что хирург во время операции располагается за роботической консолью в 3-4 метрах от операционного стола. Операция проходит под общим наркозом (погружение в сон на период всей операции). Пациент укладывается на операционном столе в специальное положение – на здоровом боку, при этом стол разгибают, позволяя тем самым приблизить почку к передней брюшной стенке. Доступ к почке обеспечивается при помощи 3-4 мини-отверстий около 1 см на передней брюшной стенке, через одно отверстие проводится лапароскоп (видеокамера), через остальные – другие необходимые хирургические инструменты. В последствии одно из отверстий немного увеличивают для извлечения специального пакета с опухолью из брюшной стенки. Видимость при помощи лапароскопа увеличивается в несколько раз, что позволяет хирургу работать аккуратнее и точнее. Это особенно необходимо при резекции, так как в отличии от удаления почки (нефрэктомии), резекция технически более сложная манипуляция, которая требует более точных действий. В брюшную полость нагнетается углекислый газ, что позволяет увеличить рабочее пространство, после операции газ выводится полностью.
После создания оптимальных условий, хирург начинает выделять почку: для этого он отводит органы в сторону, рассекает ткани. В зависимости от сложности опухоли, ее расположения и размеров, хирургом принимается решение о способе временного гемостаза (остановки кровоснабжения почки, для обеспечения минимальной кровопотери во время операции). Далее приведены три наиболее часто выполняемых способа временного гемостаза:
• пережатие основного ствола (накладывание зажима типа «бульдог»). Данный метод позволяет полностью перекрыть поступление крови в почку, тем самым обеспечивая «сухое» оперативное поле. Имеет данный метод гемостаза временные границы – не более 40 минут. При гемостазе более 40 минут, опираясь на данные исследований, наступает гибель почки. В нашей клинике максимальное время данного вида гемостаза составляет 15 минут.
• селективная сегментарная ишемия (накладывание зажима типа «бульдог» на артерию, кровоснабжающую тот сегмент почки, в котором находится опухоль). Метод позволяет не прибегать к пережатию основного ствола почечной артерии.
• ZERO ишемия. Метод, при котором сосуды почки не пережимаются. Согласно отечественной и зарубежной литературе, пережатие почечного кровотока влечет за собой некоторые изменения в функциональной способности почки. В нашей клинике накоплен опыт выполнения лапароскопической резекции путем ZERO-ишемии.
После этого начинается самый ответственный момент – этап резекции. После удаления участка почки с опухолью, края почки сшиваются. Далее производится осмотр брюшной полости на предмет наличия кровотечения. Убедившись в отсутствии кровотечения, опухоль укладывается в специальный пакет и удаляется из брюшной полости. Затем хирург извлекает инструменты и сшивает ткани. Длительность операции варьируется от 2 до 3 часов в зависимости от сложности.
Ближайший послеоперационный период в ОРИТ
После оперативного лечения пациент переводится в отделение анестезиологии и реанимации (ОРИТ) под наблюдение врача-реаниматолога, где проводится динамический контроль жизненно важных функций (контроль артериального давления, частоты сердечных сокращений, дыхательной функции, количества выделяемой мочи и т.д.), кроме этого оценивается цвет мочи, температура и общее состояние больного.
Наиболее частые жалобы в ближайшем послеоперационном периоде:
• боли в области послеоперационных ран, зачастую не требующие дополнительных медикаментозных обезболиваний, в отличии от болей при открытых операциях, когда требуется анальгетическая терапия;
• умеренная тошнота, являющаяся следствием введения различных препаратов необходимых для анестезии;
• наличие уретрального катетера, который необходим для динамического контроля количества и цвета мочи. Удаляется на 5-7 сутки после операции.
Послеоперационный период в отделении
На следующие сутки после операции пациент по согласованию с врачом-реаниматологом переводится в урологическое отделение под наблюдение лечащего врача.
В условиях отделения будет произведен осмотр лечащим врачом, оперирующим хирургом и заведующим отделением. Расписана и назначена антибактериальная, противовоспалительная, инфузионная и симптоматическая терапия. Страховой дренаж и уретральный катетер удаляются на первые или вторые сутки.
Период госпитализации составляет от 5 до 7 дней. При выписке Вашим лечащим врачом будет назначена терапия, даты для проведения консультаций и осмотров. Через 5 лет, в случае отсутствия данных за наличие рецидива, пациента снимают с онкологического учета.

Подготовка к оперативному лечению:
На предоперационном этапе Вас проконсультируют специалисты различных специальностей – терапевт, анестезиолог, хирург, а при необходимости и другие. Лечащий врач будет сопровождать Вас на всех этапах подготовки к хирургическому лечению, даст индивидуальные рекомендации, которым необходимо строго следовать.
Перед самой операцией проводят подготовку кишечника, назначают антибактериальную терапию широкого спектра действия для предотвращения инфекционных осложнений.
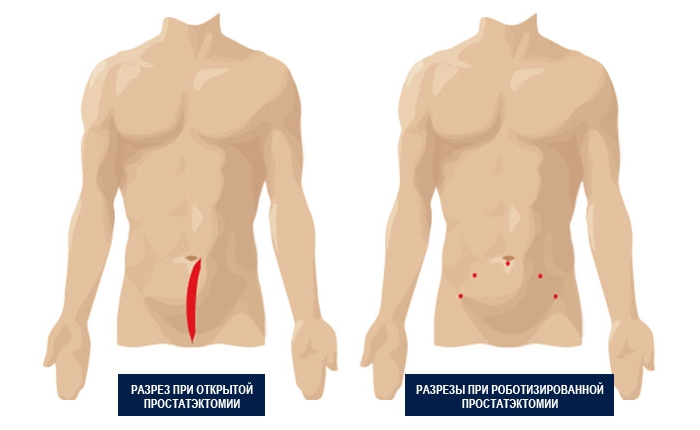
Этапы выполнения роботической радикальной простатэктомии
Этапы роботической операции идентичны лапароскопической операции. Отличие лишь в том, что хирург во время операции располагается за роботической консолью в 3-4 метрах от операционного стола. Операция проходит под общим наркозом (погружение в сон на период всей операции). Доступ к простате осуществляется через 5 мини-разрезов от 5 мм до 1 см. Через проколы устанавливаются специальные роботические инструменты, позволяющие хирургу очень аккуратно рассечь простату с последующим созданием пузырно-уретрального анастомоза (соединение отсеченного отдела мочеиспускательного канала и мочевого пузыря) на месте удаленной железы. Трехмерные возможности роботической камеры создают действительно хороший обзор сосудов, нервных сплетений, тем самым позволяя максимально сохранить жизненно важные структуры. Предстательная железа, пораженная раком, отсекается от мочеиспускательного канала и мочевого пузыря, которые впоследствии ушиваются. После удаления простаты, последняя укладывается в специальный пакетик и удаляется из организма через центральный порт. В мочевой пузырь через половой орган устанавливается катетер Фолея на следующие 5-7 суток, для того, чтобы вновь созданный пузырно-уретральный анастомоз зажил. Затем хирург извлекает инструменты и сшивает ткани. Длительность операции варьируется от 2 до 3 часов в зависимости от сложности.
Нервосберегающая радикальная простатэктомия преследует конечную цель – сохранения сексуальной функции мужчины. Факторы, позволяющие надеяться на успех в сохранении половой функции мужчины:
• относительно не пожилой возраст мужчины;
• удовлетворительно качество эрекции до операции (Шкала МИЭФ);
• опыт хирурга;
• сохранение сосудисто-нервного пучка во время нервосберегающей операции.
Ближайший послеоперационный период в ОРИТ
После оперативного лечения пациент переводится в отделение анестезиологии и реанимации (ОРИТ) под наблюдение врача-реаниматолога, где проводится динамический контроль жизненно важных функций (контроль артериального давления, частоты сердечных сокращений, дыхательной функции, количества выделяемой мочи и т.д.), кроме этого оценивается цвет мочи, температура и общее состояние больного.
Наиболее частые жалобы в ближайшем послеоперационном периоде:
• боли в области послеоперационных ран, зачастую не требующие дополнительных медикаментозных обезболиваний, в отличии от болей при открытых операциях, когда требуется анальгетическая терапия;
• умеренная тошнота, являющаяся следствием введения различных препаратов необходимых для анестезии;
• наличие уретрального катетера, который необходим для динамического контроля количества и цвета мочи. Удаляется на 5-7 сутки после операции.
Послеоперационный период в отделении
На следующие сутки после операции пациент по согласованию с врачом-реаниматологом переводится в урологическое отделение под наблюдение лечащего врача.
В условиях отделения будет произведен осмотр лечащим врачом, оперирующим хирургом и заведующим отделением. Расписана и назначена антибактериальная, противовоспалительная, инфузионная и симптоматическая терапия. Страховой дренаж убирается в условиях отделения на первые или вторые сутки. Уретральный катетер удаляется на 5-7 сутки.
Период госпитализации составляет от 6 до 8 дней. При выписке Вашим лечащим врачом будет назначена терапия, даты для проведения консультаций и осмотров. Через 5 лет, в случае отсутствия данных за наличие рецидива, пациента снимают с онкологического учета.

Список роботических операций, выполняемых по профилю абдоминальной и колоректальной хирургии в клинике (также могут быть выполнены лапароскопически):
• Робот-ассистированная адреналэктомия
• Робот-ассистированная гастрэктомия с реконструктивно-пластическим компонентом
• Робот-ассистированная гемиколэктомия
• Робот-ассистированная низкая передняя резекция прямой кишки
• Робот-ассистированная операция Бегера
• Робот-ассистированная операция Фрея
• Робот-ассистированная панкреато-дуоденальная резекция
• Робот-ассистированная панкреатэктомия
• Робот-ассистированная пластика пищевода
• Робот-ассистированная резекция двенадцатиперстной кишки
• Робот-ассистированная резекция желудка
• Робот-ассистированная резекция печени
• Робот-ассистированная резекция поджелудочной железы
• Робот-ассистированная резекция тонкой кишки
• Робот-ассистированная реконструкция желчных путей
• Робот-ассистированная фундопликация и крурорафия
• Робот-ассистированное наложение цистоэнтероанастомоза
• Робот-ассистированное удаление кисты печени
• Робот-ассистированное удаление кисты селезенки
• Робот-ассистированное удаление неорганной опухоли


В 1970—1980-е годы началось широкое внедрение лапароскопии в клиническую практику, что было связано с появлением волоконной оптики и специальных инструментов. В результате не только повысилось качество диагностики, но и стали возможны некоторые вмешательства на органах брюшной полости. К слову, в нашей стране опыт применения лапароскопии в гинекологии был обобщён в 1977 г. в монографии Г.М. Савельевой – академика РАН, д.м.н., профессора и нашего врача, под руководством которой была проведена первая операцию в нашей больнице после ее открытия в 1970 году.
На данный момент почти все гинекологические операции в нашей больнице проводятся при помощи лапароскопии и робота. Роботизированная хиругическая деятельность в гинекологии является одной из наиболее быстроразвивающихся областей и применяется в лечении всех доброкачественных и злокачественных гинекологических заболеваний. Наши гинекологи выполняют операции у женщин с проблемой пролапса (выпадение) гениталий, включающую в себя поддержку тазового дна (промонтофиксация с использованием сетчатого имплантанта), удаление миоматозных узлов (миомэктомии) с сохранением матки, пангистерэктомию с лимфодиссекцией. Так, операции, ранее проводимые лапароскопически, в настоящее время могут надежно проводиться роботизированным методом.
Оперирование миомы матки и яичниковых образований
Сегодня эндоскопические операции в штатном режиме проводятся независимо от размера матки. В зависимости от локализации миоматозных узлов и их количества, удаление можно произвести маленькими разрезами и не прибегать к открытой хирургии. В таком случае миома матки независимо от своего размера удаляется из живота маленькими участками при помощи марцеллятора.
Радикальная гистерэктомия (удаление матки) является классическим и результативным методом лечения онкологических заболеваний матки и придатков на начальной стадии. Робот-ассистированная операция делает ее минимально инвазивной, с меньшей кровопотерей и длительностью госпитализации.
Опыт проведения роботических операций в ГКБ №31
На данный момент в ГКБ №31 роботические операции различной сложности с применением роботизированной системы да Vinci проводятся на регулярной основе. Сегодня гинекологические роботические операции включают в себя удаление опухолевидных образований яичников, миомэктомии, промонтофиксации, тотальные и частичные гистерэктомии, лечение эндометриоза, а также лечение онкологических заболеваний эндометрия и яичников.

| Код для оплаты | Номенклатура Министерства здравоохранения РФ | Название | Цена ,руб. |
| 16033 | A16.21.006.007 | Простатэктомия роботассистированная с учетом анестезиологического пособия | 460 000 |
| 16034 | A16.21.006.007 | Простатэктомия роботассистированная с тазовой лимфаденэктомией с учетом анестезиологического пособия | 500 000 |
| 16035 | A16.21.006.007 | Простатэктомия роботассистированная нервосберегающая с учетом анестезиологического пособия | 500 000 |
| 14106 | A16.20.035.001 | Миомэктомия (энуклеация миоматозных узлов) с использованием видеоэндоскопических технологий роботассистированная | 460 000 |
По полису ОМС и направлениям
• в отделения ортопедии и травматологии обращайтесь по телефону +7 (499) 726-81-68,
• в отделения хирургии, урологии и гинекологии по телефону +7 (499) 936-99-71.
• в отделения терапии, кардиологии и неврологии запись в больнице не осуществляется.
Запись в отделение платных услуг больницы осуществляется по телефону +7 (495) 700-31-31, или заполненной форме онлайн записи.
Для записи в Перинатальный центр
• по полису ОМС на консультацию, диагностику и приём: +7(495) 936-14-03 и +7(495)936-10-96.