Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 31 имени академика Г.М. Савельевой Департамента здравоохранения города Москвы»
Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 31 имени академика Г.М. Савельевой Департамента здравоохранения города Москвы»
Хирургическое вмешательство в организм – это огромная ответственность. Во всем мире на первый план выходят новейшие оборудования, инструментарий, методы исследования. Однако не стоит забывать о врачах. Какой бы современной и передовой не становилась медицина, главным остается именно врач.
Являясь специалистами высокой квалификации, врачи отделений умело сочетают новейшие технологии с опытом и вековыми традициями предшественников. В Клинике ортопедии и травматологии высочайший профессионализм сосуществует со здоровым консерватизмом. Ведущие врачи клиники полностью поддерживают высокое звание своего отделения и стремятся постоянно самосовершенствоваться, постоянно обучаются новым методикам, активно занимаются научной работой.

Отделение является базой кафедры травматологии и ортопедии Российского университета дружбы народов, где заведующий кафедрой является профессор, д.м.н., Н.В. Загородний. Ординаторы и аспиранты кафедры активно участвуют в процессе лечения больных.
Травматологическое отделение.
Заведующий отделением Миронов Андрей Николаевич, стаж работы с 2001 года.
Отделение травматологии для взрослых пациентов рассчитано на 60 коек.
Врачи отделения проводят прием экстренных пациентов, неотложное и плановое оперативное и консервативное лечение с травмами, последствиями травм и заболеваниями опорно-двигательного аппарата.
Отделение ортопедии.
Заведующий отделением Найданов Вадим Федорович, врач травматолог-ортопед.
Отделение ортопедии для взрослых пациентов рассчитано на 30 коек.
Врачи отделения проводят оказание медицинской травматологической и ортопедической консультативной и лечебной помощи.
Основные направления работы травматолого ортопедического отделения:
● Малоинвазивные методики лечения переломов любой степени сложности;
● Сустав-сберегающие операции на крупных суставах верхних и нижних конечностей (при артрозах и дисплазиях конечностей у молодых пациентов);
● Остеотомия области тазобедренного, коленного и голеностопного суставов;
● Артродезирование крупных суставов;
● Дистракционная артропластика;
● Лечение тяжелых деформаций голеностопного сустава, среднего и заднего отделов стопы;
● Остеосинтез костей таза, вертлужной впадины;
● Эндопротезирование тазобедренного сустава при переломах шейки бедренной кости у лиц пожилого возраста
● Лечение ложных суставов и дефектов кости;
● Дегенеративно-дистрофические заболевания опорно-двигательного аппарата (первичные и вторичные деформирующие артрозы тазобедренных, коленных, плечевых суставов и др.);
● Последствия травм опорно-двигательного аппарата (ложные суставы, неправильно сросшиеся переломы, деформации и укорочения конечностей);
● Опухоли и опухолеподобные заболевания опорно-двигательного аппарата (опухоли, дисплазии, пограничные состояния костей и связочно-мышечного аппарата);
● Эндопротезирование крупных суставов;
● Разработка и внедрение в клиническую практику новых эндопротезов тазобедренного сустава;
● Оперативное лечение вальгусной деформации стопы и большого пальца стопы по новой щадящей методике;
● Артроскопия коленного и плечевого суставов, восстановление связочного аппарата коленного сустава и т.д.
● Восстановление длины конечностей;
● Исправление врожденных и приобретенных деформаций конечностей.
При повреждениях связочного аппарата:
● Армирование сухожилия, фиксация к месту прикрепления.
При подкожном разрыве ахиллова сухожилия:
● Закрытый подкожный шов сухожилия/открытый шов сухожилия с использованием аутотрансплантата.
Эстетическая травматология*:
● Увеличение роста;
● Исправление кривизны ног
*Эстетические операции проводятся на платной основе.

Руководит кафедрой травматологии и ортопедии медицинского факультета РУДН доктор медицинских наук, профессор, главный специалист травматолог ортопед департамента здравоохранения г. Москвы Николай Васильевич Загородний.
В 2005 году ГКБ №31 стала одной из клинических баз РУДН. Научный потенциал больницы пополнился ещё одним прославленным вузом – Российским университетом дружбы народов. С приходом кафедры в клиническую практику стали внедряться самые передовые, высокотехнологичные методы лечения, применяемые в травматологии и ортопедии.
Благодаря этому в настоящее время ГКБ №31 является одной из ведущих больниц по оказанию как плановой, так и экстренной травматологической и ортопедической помощи в Москве.
В клинике широко проводятся операции эндопротезирования и пластики суставов, а также других отделов костно-мышечной системы.


Кисть является одним из самых важных суставов человека, с помощью рук люди совершают огромное количество движений, необходимых для повседневного обслуживания, работы, занятий спортом. В результате этого кисть часто испытывает огромные нагрузки, результатом которых являются травмы.
В понятие кисть входит сразу несколько суставов: лучезапястный, запястно-пястный, пястно-фаланговый и межфаланговые суставы. Травма любого из этих суставов может сильно ограничить качество жизни человека. Помимо этого в области лучезапястного сустава находится «анатомическая табакерка» в которой проходят лучевая артерия и поверхностная ветвь лучевого нерва.
Таким образом любая травма этой области может привести не только к ограничению подвижности сустава, но и к полному нарушению функциональной деятельности всей кисти.
Чаще всего травмам подвержен лучезапястный сустав, который относится к двуосным суставам. Он может выполнять сгибание, разгибание, приведение и отведение, а также круговые движения кисти.

Эндопротезирование голеностопного сустава является единственно возможной заменой артродезу — неподвижной фиксации голеностопного сустава в заданном положении. Еще несколько лет назад артродез был единственной операцией, позволяющей восстановить функцию сустава, но при этом голеностоп оставался неподвижным, качество жизни таких пациентов значительно снижалось.
По статистике рост операций по эндопротезированию голеностопного сустава увеличился на 25% во всем мире, по данным 2012 года в мире было проведено более 11 000 подобных вмешательств.
Такой рост операций связан с повышением эффективности вмешательства, снижением возможных осложнений, появлением новых технологий, а также большим выбором имплантируемых систем, позволяющих учитывать особенности пациента, характер его патологии.

В результате сложной анатомии локтевого сустава методом лечения многих заболеваний локтя является оперативное вмешательство. В отличие от суставов нижних конечностей, локтевой сустав несет меньшую нагрузку, поэтому существует больше вариаций и возможностей для хирургического лечения: суставосохраняющее вмешательство, реконструкция связочного аппарата, эндопротезирование, артроскопия, трансплантация хрящевых тканей.
Эндопротезирование локтевого сустава является очень сложной операцией, которая по длительности продолжается около двух часов. Чаще всего вмешательство проводится под местной анестезий щадящими, малоинвазивными хирургическими методами.
По последним данным наиболее щадящим и эффективным методом оперативного вмешательства является артроскопия локтевого сустава. Одно из главных преимуществ данного метода – малая травматичность. Для проведения операции требуется несколько разрезов-проколов размером до 5 мм.

Согласно статистике Американской ортопедической академии с проблемами плеча, требующих хирургического вмешательства, к врачам-ортопедам, хирургам ежегодно обращается до 8 млн. человек. Самой распространенной причиной обращения к хирургу являются травматические поражения плеча. На втором месте идут дегенеративные заболевания плечевого сустава.
Плечевой сустав является самым подвижным суставом человека, поэтому нельзя выделить основной возрастной контингент пациентов, которые чаще всего обращаются за помощью к врачу-ортопеду. Травматические повреждения более характерны для пациентов молодого возраста, дегенеративно-дистрофические – для лиц пожилого возраста.
Плечевой сустав является шаровидным суставом, поэтому движения совершаются во всех плоскостях: ротация, сгибание-разгибание, отведение-приведение. Помимо основных движений, сухожилия четырех мышц образуют вращательную манжету плеча, что позволяет совершать более разнообразные движения в плечевом суставе. Суставная капсула плеча очень тонкая, поэтому плечевой сустав легко повреждается.

Эндопротезирование коленного сустава – операция, во время которой происходит замещение либо всего сустава, либо некоторых его структур искусственным протезом. Целью данной операции является устранение болевого синдрома и восстановление двигательных функций сустава.
Эндопротезирование коленного сустава – операция, во время которой происходит замещение либо всего сустава, либо некоторых его структур искусственным протезом. Целью данной операции является устранение болевого синдрома и восстановление двигательных функций сустава. Тотальное эндопротезирование – замена всех отделов сустава, при частичном же эндопротезировании соответственно стараются сохранить собственные неповрежденные структуры.
Существует ряд методик, которые не подразумевают проведение операции, однако при таком методе лечения достигается только временный эффект. При дегенеративных поражениях рекомендовано проведение именно эндопротезирования, которое не просто улучшает качество жизни пациента, но и позволяет сохранить эффект на длительное время.

Эндопротезирование тазобедренного сустава зачастую является единственным эффективным способом вернуть подвижность суставу, устранить болевой синдром, восстановить утраченную функцию нижней конечности. Операция довольно сложная, и результат во многом зависит от профессионализма хирурга-травматолога.
Наиболее частой причиной подавляющего большинства операций по эндопротезированию тазобедренного сустава является артрит. По статистике, свыше 40 миллионов человек в США, 10 миллионов в Великобритании, и еще десятков миллионов по всему миру страдают артритом.
Сама патология не является показанием к оперативному вмешательству, однако, такие осложнения, как нарушение функции тазобедренного сустава и хронический болевой синдром требуют выполнения эндопротезирования.

Артроз – хроническое заболевание суставов, характеризующееся дегенеративными изменениями суставного хряща». Это значит, что болезнь развивается постепенно, год за годом повреждая самую важную часть наших суставов – хрящи.
Сначала человек может ничего не замечать, лишь при резких движениях сустав похрустывает, да при сгибании возникают неприятные ощущения.
Далле появляется боль при движении. Если артроз затронул тазобедренный сустав, боль идет от верхней части бедра и отдает в колено, что особенно чувствуется при ходьбе. При артрозе коленного сустава становится больно спускаться по лестнице. При артрозе плечевого сустава – поднимать и опускать руку.
Сначала хрящ становится мутным, шероховатым, теряет свою упругость и эластичность. Затем происходит разволокнение, хрящ растрескивается и изъязвляется, обнажается кость. Отделяются фрагменты, которые образуют инородные тела в суставной полости.
Теперь хрящ уже совсем не может амортизировать при нагрузке, поэтому все давление приходится на кость под ним, она повреждается, а на месте дефектов хрящевой ткани появляются костные разрастания.
Заболеть артрозом может каждый. В группу риска входят не только пожилые люди, у которых компоненты хряща разрушаются быстрее, чем синтезируются, но и спортсмены-профессионалы (особенно боксеры, борцы, бегуны и футболисты), танцоры, каскадеры, любители экстремальных видов спорта и обычные граждане, работа или образ жизни которых связаны с повышенной нагрузкой на суставы.
Искривление позвоночника, смещающее центр тяжести при ходьбе, высокие каблуки у модниц, лишний вес и даже привычка сидеть нога за ногу, все это может со временем привести к проблемам с суставами.
Настоящий прорыв в диагностике артроза произошел с появлением артроскопии – хирургической манипуляции, позволяющей рассмотреть сустав изнутри под большим увеличением.
Накопленный специалистами материал позволил составить критерии, с помощью которых со 100% вероятностью выявляются даже незначительные изменения суставов. У этого метода диагностики артроза есть только один минус: не всякий пациент с хрустом и маловыраженной болью в суставе добровольно согласится попасть на стол к хирургу.
И только, когда на вооружении у ревматогов-артрологов появился метод магнитно-резонансной томографии (МРТ), оказалось возможной безоперационная диагностика артроза. Сам метод основан на том, что все мы состоим из заряженных частиц, которые, оказавшись в поле действия огромного магнита, могут изменять свои магнитные свойства. Регистрируя эти изменения, можно получить изображение внутренних органов человека, в том числе и суставов.
Разработаны МРТ-критерии, с помощью которых можно с точностью до 95% выявить артроз на самой ранней стадии. Огромное преимущество этого метода состоит в том, что для постановки диагноза не нужно входить в сустав пациентов, достаточно лишь просветить их умным прибором.

Популярные сегодня активные и экстремальные виды спорта добавили работы ортопедам. Падения на сноуборде, горных лыжах, роликах зачастую приводят к травмам суставов. И больше всего страдает коленный сустав, на который и без того приходится огромная нагрузка. Разрывы связок и менисков, проблемы с суставными хрящами, все это требует срочной хирургической помощи.
Раньше такие операции делали только открытым способом: разрезали сустав, устраняли повреждение и обратно зашивали.
Современная ортопедия предлагает больным более щадящий метод – артроскопию.
Через два-три прокола размером не больше 5 мм в полость сустава вводятся необходимые инструменты.
Во время артроскопии врач может обнаружить и точно оценить все, даже мельчайшие, повреждения сустава и грамотно их устранить.
Перед проведением артроскопии больному обязательно делают обезболивание. При операции на коленном суставе, в большинстве случаев применяют спинальную анестезию: укол в область позвоночника, от которого чувствительность теряют только ноги. Так что в течение всей операции пациент будет иметь возможность общаться с хирургом, наблюдать за процессом с экрана монитора и получать комментарии по поводу происходящего.
С помощью артроскопии можно удалить поврежденную часть мениска, восстановить связки, залатать поврежденный хрящ и выполнить множество других сложных хирургических манипуляций. Ортопеды назначают артроскопию не только с лечебной, но и с диагностической целью: если после травмы сустава у пациента боль не проходит больше месяца, а ее причину не удается установить даже по рентгеновскому снимку.
А это значит, что суставу для восстановления потребуется гораздо меньше времени, чем при операции открытым способом. После удачно проведенной артроскопической резекции части мениска пациенту разрешается ходить уже вечером в день операции. Через неделю он начинает бегать, а через две недели возвращается к занятиям спортом.
После сложной реконструктивной артроскопической операции по восстановлению связок или хрящей пациенту, конечно, придется некоторое время опираться на костыль. Однако самостоятельно встать он сможет уже на первый день.
Высокая точность выполнения хирургических манипуляций, малая травматичность, практически отсутствуют кровопотери.
К тому же в ходе операции можно уточнить поставленный диагноз, а проколы редко инфицируется, что позволяет избежать послеоперационных осложнений. После операции не остается рубцов. Больные быстро выздоравливают и возвращаются к привычному образу жизни.
Однако артроскопия требует высокого профессионализма хирургов-ортопедов и недешевого специального оборудования, что встречается не во всех больницах.

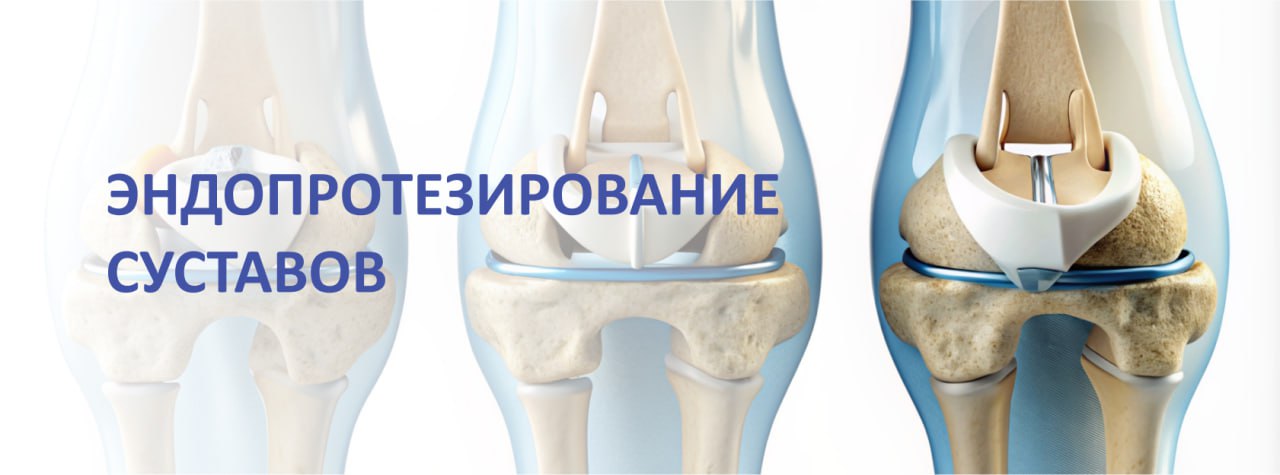
Эндопротезирование – это замена природного сустава искусственным имплантом из титана, сплава, керамики или специального синтетического материала. Эндопротез полностью повторяет физиологическую форму и функциональность здорового сустава. Операцию назначают при артрозах, артритах, тяжелых травмах и других заболеваниях суставов, сопровождающихся уменьшением их подвижности, болью и другими симптомами.
Целью эндопротезирования является восстановление безболезненного, хорошо функционирующего сустава. В большинстве случаев эндопротезирование позволяет полностью восстановить подвижность сустава, избавиться от боли и существенно улучшить качество жизни пациента.
Показания
Эндопротезирование суставов применяют при дегенеративно-дистрофических заболеваниях или значительных травмах, ведущих к их разрушению. Наиболее часто такая операция назначается для замены тазобедренного, коленного, плечевого и голеностопного суставов.
Показаниями к эндопротезированию являются:
• остеоартрозы;
• артриты;
• дисплазия сустава;
• внутрисуставные переломы и пр.
• посттравматические деформации суставов
Операция эндопротезирования назначается при прогрессирующих повреждениях тканей сустава, неэффективности консервативных методов лечения и нарастающем болевом синдроме. Операция показано тем пациентам, малоподвижность суставов которых снижает их физическую активность и ограничивает бытовую или профессиональную деятельность.
Противопоказаниями к эндопротезированию могут быть хронические инфекционные заболевания, патологии сердечно-сосудистой системы, легких и других органов в стадии декомпенсации. Временными противопоказаниями являются острые заболевания и обострение хронических болезней.
Этап реабилитации
Продолжительность периода реабилитации и его особенности зависят от вида и сложности операции по эндопротезированию. Ранняя реабилитация в стационаре может длиться от 3 до 14 дней. В этот период специалисты наблюдают за процессами заживления и помогают пациенту постепенно разрабатывать новый сустав. Установка каждого вида эндопротеза требует выполнения специальных правил:
• после установки плечевого сустава первые 24 часа, движение руки ограничивают. Затем под контролем физиотерапевта начинается индивидуальная программа упражнений в зависимости от типа и сложности вмешательства.
• после эндопротезирования коленного сустава пациенту позволяют вставать с постели уже в день операции, используя костыли или ходунки. Для замены коленного сустава применяют преимущественно протезы с цементной фиксацией, которые позволяют сразу же давать ему полноценную нагрузку;
• эндопротезирование тазобедренного сустава также требует в послеоперационный период применения костылей (ходунков). При установке протезов с цементной фиксацией ограничений по нагрузке, как правило, на сустав нет. Если эндопротез установлен по безцементной технологии, нагрузка в течение первого месяца не должна превышать 20-50% от номинальной.
Для получения подробной информации и записи на платный прием к врачу-оропеду в консультационно-диагностический центр ГКБ №31 звоните +7 (495) 700-31-31 или оставляйте заявку на сайте.
Для записи на прием к врачу нажмите ТУТ
По полису ОМС и направлениям
• в отделения ортопедии и травматологии обращайтесь по телефону +7 (499) 726-81-68,
• в отделения хирургии, урологии и гинекологии по телефону +7 (499) 936-99-71.
• в отделения терапии, кардиологии и неврологии запись в больнице не осуществляется.
Запись в отделение платных услуг больницы осуществляется по телефону +7 (495) 700-31-31, или заполненной форме онлайн записи.
Для записи в Перинатальный центр
• по полису ОМС на консультацию, диагностику и приём: +7(495) 936-14-03 и +7(495)936-10-96.