Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 31 имени академика Г.М. Савельевой Департамента здравоохранения города Москвы»
Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 31 имени академика Г.М. Савельевой Департамента здравоохранения города Москвы»
РОДЫ С ДОУЛОЙ (только при заключении договора на роды) Нам важно, чтобы процесс родов прошёл максимально мягко и естественно, поэтому, при заключении договора на роды, вы можете пригласить в качестве партнера индивидуальную доулу. Доула — это помощница в родах. В отличие от акушерки, доула не является медицинским работником, ее задачей является оказание психологической, физической и […]
Читать далее →В нашем Перинатальном центре ГКБ №31 им. академика Г.М. Савельевой (ранее Роддом №4) вы можете заключить договор на роды с 32 или с 36-й недели беременности. Варианты и стоимость комплексных программ (физиологические роды или кесарево сечение): с 36й недели беременности: • Роды с дежурной бригадой – стоимость 102 000 руб. • Роды с персональным врачом […]
Читать далее →
Лазерная операция на венах – новый малоинвазивный метод лечения варикоза.

Склеротерапия вен нижних конечностей – лечение варикоза без операции.

Заслуженное место в арсенале методов эстетической флебологии занимает такая процедура как микропенная склеротерапия (микросклеротерапия) для лечения сосудистых звездочек.
Принцип действия данной манипуляции заключается во введении при помощи мелких иголочек в просвет венул специального вещества – склерозанта, которое обжигает внутреннюю оболочку мелких венозных сосудов.
Узнать подробнее о микросклеротерапии ->

| Код для оплаты | Номенклатура Министерства здравоохранения РФ | Название | Цена, руб. |
| 1054 | B01.043.001 | Прием (осмотр, консультация) врача-сердечно-сосудистого хирурга первичный | 4 800 |
| 1055 | B01.043.002 | Прием (осмотр, консультация) врача-сердечно-сосудистого хирурга повторный | 3 500 |
| 33010 | B03.043.003 | Дуплексное сканирование сосудов нижних конечностей с консультацией врача сосудистого хирурга | 6 500 |
| 33001 | A11.12.003.002 | Склеротерапия 1 зона | 5 900 |
| 33002 | A22.12.003 | Эндовазальная лазерная коагуляция вен (ЭВЛК) в пределах одного бассейна (большой или малой подкожной вены) на одной нижней конечности ; включая анестезиологическое пособие (местная анестезия) | 58 900 |
| 33003 | A22.12.003 | Эндовазальная лазерная коагуляция вен (ЭВЛК) при поражении двух бассейнов (большой и малой подкожных вен) на одной нижней конечности , включая анестезиологическое пособие (местная анестезия). | 74 900 |
| 33004 | A16.12.006.001 | Удаление поверхостных вен нижних конечностей- минифлебэктомия 1 зона | 17 400 |
| 33005 | A16.12.006.001 | Удаление поверхостных вен нижних конечностей- минифлебэктомия 2 зоны | 23 000 |
| 33006 | A16.12.006.001 | Удаление поверхостных вен нижних конечностей – минифлебэктомия 3 зоны | 30 400 |
| 33011 | A22.12.003 | Эндовазальная лазерная коагуляция вен (ЭВЛК) в пределах одного бассейна (большой или малой подкожной вены) на одной нижней конечности ; включая анестезиологическое пособие (местная анестезия) без стоимости световода радиального | 42 000 |
| 33012 | A16.12.006.001 | Удаление поверхостных вен нижних конечностей- минифлебэктомия 1 зона (при проведении эндовазальной лазерной коагуляции ЭВЛК) | 8 500 |
| 8005 | A04.12.005 | Дуплексное сканирование вен нижних конечностей | 3 500 |
| 8029 | A04.12.005 | Дуплексное сканирование артерий нижних конечностей | 4 300 |
| 8031 | A04.12.005 | Дуплексное сканирование сосудов (артерий и вен) верхних конечностей | 5 000 |

Эмболизация предстательной железы (ЭПА)- иновационный подход в лечении аденомы простаты.
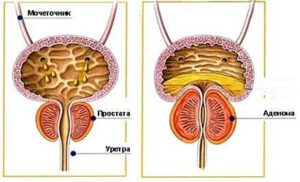 Аденома простаты (ДГПЖ) – заболевание, характеризующееся наличием доброкачественного новообразования в области предстательной железы вокруг мочеиспускательного канала, которое вызывает сдавливание мочевого пузыря и, как следствие, расстройство процесса мочеиспускания:
Аденома простаты (ДГПЖ) – заболевание, характеризующееся наличием доброкачественного новообразования в области предстательной железы вокруг мочеиспускательного канала, которое вызывает сдавливание мочевого пузыря и, как следствие, расстройство процесса мочеиспускания:
Аденома простаты имеет ряд осложнений :
-Острая задержка мочи :ощущается распирание внизу живота, боль.
-Инфицирование органов в следствии нарушения оттока мочи.
-Формирование камней в мочевом пузыре.
-Дивертикул мочевого пузыря. Данная патология заключается в растяжении стенок органа мочой и их истончении (угроза разрыва мочевого пузыря).
-Повреждение почек, возникновение кровотечения.
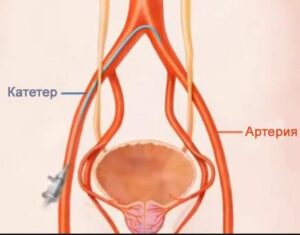 Одним из методов удаления аденомы предстательной железы является метод эмболизации артерий предстательной железы (ЭПА). Эмболизация артерий простаты является малоинвазивной операцией. Ее суть заключается в закупорке артериальных сосудов, которые обеспечивают кровоснабжение увеличенной железы. В результате операции происходит ее уменьшение.
Одним из методов удаления аденомы предстательной железы является метод эмболизации артерий предстательной железы (ЭПА). Эмболизация артерий простаты является малоинвазивной операцией. Ее суть заключается в закупорке артериальных сосудов, которые обеспечивают кровоснабжение увеличенной железы. В результате операции происходит ее уменьшение.
Преимущество проведения ЭПА:
-Минимум дискомфорта.
-Быстрое восстановление трудоспособности.
-Небольшой срок госпитализации.
-Отсутствие необходимости перевязок.
Показания для проведения ЭПА:
-Объемы образования более 80 см3.
-Наличие тяжелых сердечно-сосудистых заболеваний.
-Нарушение свертываемости крови.
-Кровотечения из расширенных вен железы.
-Наличие цистостомы.
ЭПА является альтернативой полноценному хирургическому вмешательству. Методика применяется как дополнительная или альтернативная, когда консервативная терапия не дала результатов либо привела к возникновению побочных эффектов.
От вмешательства следует отказаться при аномалиях развития подвздошных сосудов, их окклюзионных поражениях; флотирующих тромбах в бассейне вен ног.

Описание исследования: исследование проводится в течение 20-30 минут и включает в себя установку зонда и совершение 10 –ти глотков воды, каждый объемом 5 мл. В процессе глотания воды пациентом врач оценивает двигательную функцию пищевода .
Исследование проводится на аппарате компании MMS (Нидерланды) врачом-гастроэнтерологом, к.м.н. Кайбышевой В.О.
До начала введения зонда врач должен выяснить симптомы, имеющиеся у больного, какое лечение проводится в настоящее время, наличие аллергических реакций.
Введение зонда проводится через нос в положении сидя, при необходимости под местной анестезией (аэрозоль лидокаина 10% по 1 впрыску в каждую ноздрю). Кончик зонда перед введением смазывается гелем на основе местного анестетика (например, катеджель с лидокаином). Диаметр зонда для манометрии не превышает 5 мм. Зонд гибкий и мягкий.
При введении катетера в нос пациента просят запрокинуть голову и медленными вращающими движениями через верхний или нижний носовой ход проникают в ротоглотку, что ощущается как чувство «провала». Пациент в этот момент может ощущать незначительные неприятные ощущения в носу, чихать, возможно истечение слизи из носа.
Далее пациента просят наклонить подбородок к груди и начать глотательные движения, во время которых исследователь постепенно проводит зонд глубже. Для облегчения процедуры введения пациенту предлагают пить воду через трубочку или одноразовый шприц. В этот момент возможны позывы на рвоту, кашель.
После прохождения зондом уровня надгортанника неприятные ощущения пропадают, остается лишь ощущение инородного тела в пищеводе. Врач просит пациента сказать несколько слов громким голосом, чтобы исключить попадание катетера в дыхательные пути (в данном случае пациент не сможет говорить из за раздражения голосовых связок, а будет кашлять).
При правильном введении зонда неприятные ощущения вскоре после установки проходят.
Зонд вводится на глубину 40-60 см (в зависимости от целей исследования и расположения нижнего пищеводного сфинктера). Свободный конец зонда присоединяется к измерительному аппарату.
Далее пациента просят принять горизонтальное положение и через одноразовый шприц без иглы дают пить воду по 5 мл.
Подготовка к манометрии пищевода
Установка зонда должна производиться натощак.
За 8-12 часов до проведения исследования больной не должен принимать пищу и пить для уменьшения риска появления рвоты и аспирации (особенно при подозрении на ахалазию).
За 48 часов до проведения процедуры отменяются (если позволяет состояние пациента) лекарственные препараты, влияющие на двигательную активность пищевода (нитраты, блокаторы кальциевых каналов, прокинетики, антихолинергические препараты).
Перед исследованием ознакомьтесь с противопоказаниями к нему, нет ли у Вас следующих заболеваний?

Новое исследование, обладающее наибольшей диагностической ценностью в отношении выявления всех видов рефлюксов в пищеводе проводится на новом современном аппарате “Гастроскан-ИАМ” http://www.gastroscan.ru/gastroscan/-iam/
в НИЛ хирургической гастроэнтерологии и эндоскопии на базе эндоскопического отделения ГКБ № 31 врачом-гастроэнтерологом, старшим научным сотрудником НИЛ хирургической гастроэнтерологии и эндоскопии к.м.н. Кайбышевой В.О.
 Суточная рН- импедансометрия проводится после консультации врача гастроэнтеролога (Кайбышевой В.О) или по направлению от врача из других медицинских учреждений.
Суточная рН- импедансометрия проводится после консультации врача гастроэнтеролога (Кайбышевой В.О) или по направлению от врача из других медицинских учреждений.
Импедансометрия пищевода (от лат. impedio – препятствую) – метод регистрации жидких и газовых рефлюксов, основанный на измерении сопротивления (импеданса), которое оказывает переменномуэлектрическому току содержимое, попадающее в просвет пищевода.
Импедансометрия является сравнительно новой методикой диагностики гастроэзофагеальной рефлюксной болезни (ГЭРБ), позволяющей определять эпизоды рефлюксов в пищевод, независимо от значения рН рефлюктата, а также физическое состояние (газ, жидкость) и клиренс болюса, попавшего в пищевод во время рефлюкса.Традиционная рН метрия пищевода, считавшаяся до недавнего времени «золотым стандартом» в диагностике ГЭРБ, тем не менее имеет некоторые ограничения, такие как невозможность обнаружения рефлюксов с рН более 4, когда содержимое желудка, попадающее в пищевод нейтрализовано пищей или антисекреторными препаратами. Данная проблема является актуальной также для пациентов, страдающих гипо/анацидными состояниями вследствие атрофического гастрита или перенесенных оперативных вмешательств. Кроме того, симптомы ГЭРБ может вызвать рефлюкс, содержащий газ.
С помощью появившейся сравнительно недавно методики измерения внутрипросветного импеданса в пищеводе в сочетании с традиционной рН–метрией стало возможным идентифицировать не только кислые, но и слабокислые, слабощелочные и сверхрефлюксы (произошедшие повторно на фоне рН менее 4), что позволило оптимизировать диагностику ГЭРБ.
Преимущества и новые возможности внутрипищеводной рН-импедансометрии:
Показаниями к проведению исследования являются:
Противопоказаниями к исследованию являются заболевания и состояния, которые препятствуют введению и 24-часовому ношению зонда:
Установка катетера проводится натощак. За 8-12 часов до проведения исследования больной не должен принимать пищу, курить. Прием жидкостей запрещается за 3-4 часа до начала исследования для уменьшения риска появления рвоты и аспирации, а также для предупреждения защелачивания желудочного содержимого.
Ограничение приёма лекарственных препаратов зависит от длительности их эффекта: приём антацидных препаратов и холинолитиков необходимо отменить не менее чем за 12 часов, ингибиторов протонной помпы (ИПП) – за 72 часа до исследования, Н2-блокаторов – за 24 часа.
При необходимости оценки эффективности антисекреторных препаратов их не отменяют и обязательно указывают время приема в течение исследуемого периода.
С точки зрения пациента процедура проведения рН-импедансометрии ничем не отличается от обычной рН-метрии.
Во время суточной рН-импедансометрии рекомендуется:

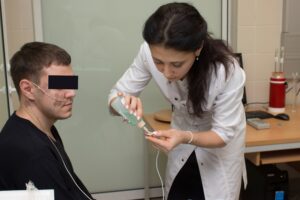 Описание исследования: исследование проводится в течение суток и включает в себя установку зонда и суточное ношение портативного аппарата, подсоединенного к зонду .
Описание исследования: исследование проводится в течение суток и включает в себя установку зонда и суточное ношение портативного аппарата, подсоединенного к зонду .
Исследование проводится амбулаторно (пациент после установки зонда и подключения его к аппарату уходит домой и ведет обычный образ жизни: принимает пищу, спит).
До начала введения зонда врач должен выяснить симптомы, имеющиеся у больного (особенно важно при рН-метрии пищевода), какое лечение проводится в настоящее время, наличие аллергических реакций.
Введение зонда проводится через нос в положении сидя, при необходимости под местной анестезией (аэрозоль лидокаина 10% по 1 впрыску в каждую ноздрю). Кончик зонда перед введением смазывается гелем на основе местного анестетика (например, катеджель с лидокаином). Диаметр зонда для рН-метрии не превышает 2-3 мм. Зонд гибкий и мягкий с металлическими датчиками.
При введении катетера в нос пациента просят запрокинуть голову и медленными вращающими движениями через верхний или нижний носовой ход проникают в ротоглотку, что ощущается как чувство «провала». Пациент в этот момент может ощущать незначительные неприятные ощущения в носу, чихать, возможно истечение слизи из носа.
Далее пациента просят наклонить подбородок к груди и начать глотательные движения, во время которых исследователь постепенно проводит зонд глубже. Для облегчения процедуры введения пациенту предлагают пить воду через трубочку или одноразовый шприц. В этот момент возможны позывы на рвоту, кашель.
После прохождения зондом уровня надгортанника неприятные ощущения пропадают, остается лишь ощущение инородного тела в пищеводе. Врач просит пациента сказать несколько слов громким голосом, чтобы исключить попадание катетера в дыхательные пути (в данном случае пациент не сможет говорить из за раздражения голосовых связок, а будет кашлять).
При правильном введении зонда неприятные ощущения вскоре после установки проходят.
Зонд вводится на глубину 40-60 см (в зависимости от целей исследования и расположения нижнего пищеводного сфинктера). Свободный конец зонда присоединяется к измерительному аппарату, который в специальной сумочке вешается на плечо пациента.
Подготовка к рН-метрии, рН-импедансометрии пищевода Установка зонда должна производиться натощак.
За 8-12 часов до проведения исследования больной не должен принимать пищу и пить для уменьшения риска появления рвоты и аспирации (особенно при подозрении на ахалазию).
Ограничение приёма лекарственных препаратов зависит от длительности их эффекта: приём антацидных препаратов (алмагель, гевискон, маалокс, ренни и др) необходимо отменить не менее чем за 12 часов. Антисекреторные препараты (ранитидин, омез, париет, нексиум, нольпаза, эманера и др ) отменяются за 5 дней до исследования.
За 48 часов до проведения процедуры отменяются (если позволяет состояние пациента) лекарственные препараты, влияющие на двигательную активность пищевода (нитраты, блокаторы кальциевых каналов, прокинетики, антихолинергические препараты).
Во время суточной рН-метрии рекомендуется:
– пребывать в привычных условиях, активно двигаться, не лежать;
-продолжать обычный 3-х разовый режим приема пищи (желательно с исключением минеральных вод, кислых продуктов и жидкостей, алкоголя);
-исключить частые перекусы
– избегать приема продуктов, напрямую или опосредовано понижающих рН в просвете желудочно-кишечного тракта, таких, как фруктовые и томатные соки, маринады, газированные напитки, чай, чёрный кофе и йогурты
– вести дневник, отмечая различные временные события и их продолжительность ( важно отмечать периоды пребывания в горизонтальном положении, независимо от того, совпадают они со сном или нет).
– в течение дня оставаться в вертикальном положении: сидеть, стоять или ходить, а ложиться только ночью для сна
– спать в горизонтальном положении, не подкладывая под голову больше одной подушки.
Для оценки действия лекарственных препаратов необходимо указать точное время их приема.
Конкретная форма дневника (количество различных периодов, симптомов и т. д.) зависит от стоящих перед врачом задач.
Перед исследованием ознакомьтесь с противопоказаниями к нему, нет ли у Вас следующих заболеваний?

| Код для оплаты | Номенклатура Министерства здравоохранения РФ | Название | Цена, руб. |
| 1014 | B01.004.001 | Прием (осмотр, консультация) врача-гастроэнтеролога первичный в условиях КДЦ | 3 700 |
| 1016 | B01.004.002 | Прием (осмотр, консультация) врача-гастроэнтеролога повторный в условиях КДЦ | 2 800 |
| 13093 | A09.16.014.001 | Суточная внутрипищеводная PH-метрия | 12 400 |
| 13094 | A12.16.001 | Манометрия пищевода высокого разрешения | 6 000 |
| 8010 | A04.16.001 | Ультразвуковое исследование органов брюшной полости (комплексное) | 3 600 |
| 6108 | A06.30.005.001 | Компьютерная томография органов брюшной полости и забрюшинного пространства | 8 600 |
| 6109 | A06.30.005.002 | Компьютерная томография органов брюшной полости и забрюшинного пространства с контрастированием | 13 900 |

Отделение специализировано для лечения больных, страдающих сердечно – сосудистыми заболеваниями, применяются современные методы медикаментозной коррекции и хирургического лечения (коронароангиография, ангиопластика со стентированием коронарных артерий).
Палата реанимации и интенсивной терапии для кардиологических больных находится в составе кардиологического отделения, рассчитана на 6 коек, расположенных в реанимационном зале.
Основная цель работы:
Оказание неотложной высококвалифицированной помощи пациентам с заболеваниями сердечно – сосудистой системы, нуждающимися в интенсивном наблюдении с применением комплекса современных методов лечения и мониторинга.

Используемые диагностические методики:
Селективная полипозиционная коронароангиография, эхокардиография, в том числе, чреспищеводная эхокардиография.
Фиброгастродуоденоскопия, фибробронхоскопия, ультразвуковое исследование органов брюшной полости и забрюшинного пространства, мультиспиральная компьютерная томография, магнитно – резонансная томография, цветное дуплексное сканирование артерий и вен, лабораторные исследования.

Отделение работает в тесном взаимодействии с отделением рентгенохирургических методов диагностики и лечения, что позволяет выполнять коронароангиографию с одномоментной ангиопластикой и стентированием коронарных артерий любой сложности у больных ишемической болезнью сердца, в том числе при остром инфаркте миокарда.
Совместная работа кардиологического отделения с палатой реанимации и интенсивной терапии и отделения рентгенохирургических методов лечения дают возможность в быстром определении дальнейшей тактики эндоваскулярного лечения пациентов после коронароангиографии, стентирования артерий, в том числе выполненных в других лечебных учреждениях.

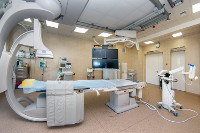 Все вмешательства выполняются на новейших ангиографических установках высококвалифицированными специалистами, что делает процедуры малоинвазивными и малотравматичными для пациента. Доступ осуществляется под местной анестезией пункцией бедренной или лучевой артерии. Восстановление трудоспособности после плановых эндоваскулярных вмешательств происходит в течение 1 – 2 дней. В отделении применяются новейшие расходные материалы ведущих мировых производителей.
Все вмешательства выполняются на новейших ангиографических установках высококвалифицированными специалистами, что делает процедуры малоинвазивными и малотравматичными для пациента. Доступ осуществляется под местной анестезией пункцией бедренной или лучевой артерии. Восстановление трудоспособности после плановых эндоваскулярных вмешательств происходит в течение 1 – 2 дней. В отделении применяются новейшие расходные материалы ведущих мировых производителей.
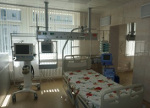 Места в реанимации оборудованы функциональными кроватями, оснащены централизованной подачей кислорода, прикроватными мониторами, позволяющими круглосуточно контролировать ЭКГ, артериальное давление, частоту дыханий, температуру, сатурацию.
Места в реанимации оборудованы функциональными кроватями, оснащены централизованной подачей кислорода, прикроватными мониторами, позволяющими круглосуточно контролировать ЭКГ, артериальное давление, частоту дыханий, температуру, сатурацию.
Внутривенное введение лекарственных препаратов осуществляется с помощью автоматических шприцевых дозаторов. В палате реанимации находятся: мобильный рентгеновский аппарат, аппараты для регистрации ЭКГ, проведения электроимпульсной терапии, искусственной вентиляции лёгких, кардиостимуляторы, позволяющие проводить временную эндокардиальную, медицинские аспираторы. Имеется необходимый набор медикаментов для оказания экстренной помощи.



Приоритетной целью работы отделения является оказание экстренной помощи больным с острым инфарктом миокарда, нестабильной стенокардией, острым ишемическим инсультом.
Рентгеноперационные отделения рентгенхирургических методов диагностики и лечения входят в состав первичного сосудистого отделения, куда также входят отделение кардиологии с блоком кардиореанимации и отделение неврологии с нейрореанимацией.
Пациентам с указанной патологией выполняются следующие диагностические и лечебные вмешательства:

В отделении выполняются следующие виды вмешательств:

Сегодня в работе отделения применяются все новейшие достижения рентгенэндоваскулярных методов диагностики и лечения, позволяющие лечить заболевания практически любого органа и системы организма. Большинство рентгенхирургических методов лечения выполняются под местной анестезией и не требуют наркоза.
Все операции выполняются под контролем рентгенотелевидения. Минимальная лучевая нагрузка обеспечивается новейшей аппаратурой (кардиоангиографическая установка) экспертного уровня Toshiba Infinix-i series. Во время операции благодаря суперсовременным компьютерным технологиям (CV-3D plus system), в режиме реального времени предоставляется возможность 3D моделирования полостных структур организма, что чрезвычайно важно для проведения операции в соответствии с мировыми стандартами. Многократное увеличение ангиографа, интеллектуальная система позиционирования, позволяет врачу с ювелирной точностью выполнять тончайшие движения во время операции. В операционной имеются аппараты для проведения общей анестезии, поддержания основных функций органов и систем.
Интегрированная система мониторирования позволяет следить за работой основных систем жизнедеятельности пациента (ЭКГ, артериальное давление, частота дыхания, температура, насыщение крови кислородом). Внутриартериальное и внутривенное введение лекарственных препаратов осуществляется с помощью автоматических дозаторов. В операционной отделения рентгенохирургических методов диагностики и лечения находятся: аппараты для регистрации ЭКГ, проведения электроимпульсной терапии, искусственной вентиляции легких, кардиостимуляторы, позволяющие проводить временную эндокардиальную стимуляцию, медицинские аспираторы. Имеется необходимый набор медикаментов для оказания экстренной помощи.
Благодаря инновационным малоинвазивным методам лечения возможно в короткие сроки избавиться от основных симптомов заболевания и достигнуть стойкой ремиссии.
В настоящее время одним из основных направлений деятельности отделения является применение органосохраняющих вмешательств у пациентов с миомой матки и доброкачественной гиперплазией предстательной железы, а также лечение портальной гипертензии.
По полису ОМС и направлениям
• в отделения ортопедии и травматологии обращайтесь по телефону +7 (499) 726-81-68,
• в отделения хирургии, урологии и гинекологии по телефону +7 (499) 936-99-71.
• в отделения терапии, кардиологии и неврологии запись в больнице не осуществляется.
Запись в отделение платных услуг больницы осуществляется по телефону +7 (495) 700-31-31, или заполненной форме онлайн записи.
Для записи в Перинатальный центр
• по полису ОМС на консультацию, диагностику и приём: +7(495) 936-14-03 и +7(495)936-10-96.