Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 31 имени академика Г.М. Савельевой Департамента здравоохранения города Москвы»
Государственное бюджетное учреждение здравоохранения города Москвы «Городская клиническая больница № 31 имени академика Г.М. Савельевой Департамента здравоохранения города Москвы»
РОДЫ С ДОУЛОЙ (только при заключении договора на роды) Нам важно, чтобы процесс родов прошёл максимально мягко и естественно, поэтому, при заключении договора на роды, вы можете пригласить в качестве партнера индивидуальную доулу. Доула — это помощница в родах. В отличие от акушерки, доула не является медицинским работником, ее задачей является оказание психологической, физической и […]
Читать далее →В нашем Перинатальном центре ГКБ №31 им. академика Г.М. Савельевой (ранее Роддом №4) вы можете заключить договор на роды с 32 или с 36-й недели беременности. Варианты и стоимость комплексных программ (физиологические роды или кесарево сечение): с 36й недели беременности: • Роды с дежурной бригадой – стоимость 102 000 руб. • Роды с персональным врачом […]
Читать далее →
Обычно КТ назначается после рентгена, для уточнения диагноза и месторасположения той или иной проблемы. Компьютерный томограф тоже является рентгеновской установкой, но только этот аппарат снимает не статичное «фото» органа, а вращается вокруг тела пациента и делает снимки под различными углами.
При этом субъективная («на глаз») оценка изображения дополняется объективными математическими данными (например, точным определением плотности костей). КТ способен различать ткани, всего на 0,5% отличающиеся друг от друга по плотности. Поэтому считается, что компьютерная томограмма дает примерно в 1000 раз больше информации, чем обычный ренгеновский снимок. Что собой представляет рентгенограмма, знает каждый. А при КТ исследуемый орган на мониторе выглядит как «нарезка» в универмаге, картинка органа показана слой за слоем. Из этой «нарезки» врач может на компьютере смоделировать трехмерную картинку органа.
При исследовании на компьютерном томографе лучевая нагрузка на организм ничуть не ниже, а порой и выше, чем при обычном снимке, но это продиктовано медицинской необходимостью.
Перед началом исследования больного укладывают на стол-транспортер, который начинает двигаться вперед до тех пор, пока исследуемая часть тела не оказывается в тоннеле сканирующего устройства. При этом сам пациент продолжает оставаться «на воле», что очень важно для людей, страдающих боязнью замкнутых пространств. Полученные значения в каждом из 360 положений сканирующего устройства подвергаются математической обработке и поступают в компьютер. Подготовка процедуре зависит от направления исследования.
Метод основан на магнитных свойствах атомов, составляющих все ткани нашего организма. Под воздействием сильного магнитного поля ядра атомов водорода в теле человека выстраиваются параллельно направлению магнитного поля. В этот момент аппарат посылает электромагнитный сигнал, перпендикулярный основному магнитному полю.
Атомы водорода, имеющие такую же частоту, отвечают на это своим сигналом, который улавливается аппаратом. Разные виды тканей (кости, мышцы, сосуды и т.д.) имеют различное количество атомов водорода и поэтому их сигналы имеют различные характеристики. Томограф распознает эти сигналы, расшифровывает и строит изображение. Данные передаются на специальный прибор. Изображения с экрана затем распечатываются на специальной пленке.
Проводится МРТ практически так же, как и КТ. Пациент на столе-транспортере заезжает в специальную трубу сканирующего устройства. Причем в туннеле он – практически с головы до пят. Именно поэтому клаустрофобия – одно из противопоказаний для МРТ. Если вдруг человек почувствует дискомфорт, он сможет сообщить врачу о своем желании прекратить процедуру.
Для того, чтобы данные были безошибочными, во время всего исследования (это от 15 минут до получаса) необходимо сохранять полную неподвижность. Перед процедурой нужно снять с себя все металлические украшения и одежду с металлическими деталями. Даже в комнату, где расположен сканнер, нельзя вносить металлические предметы (часы, монеты, кредитные карты, телефоны и т.д.) — сильный магнит сканера может их повредить, а получаемые изображения будут низкого качества из-за искажения магнитного поля.
Отделение располагает двумя многосрезовыми компьютерными томографами (160 и 64 среза) с автоматическими инжекторами для проведения как рутинных методик, так и для болюсных контрастных исследований, включая сложные исследования крупных сосудов и сосудов сердца, а также для многофазовых исследований внутренних органов.

Для женщин старше 35 лет регулярное рентгенологическое исследование необходимо для профилактики заболеваний молочной железы. Существует алгоритм – маммография + УЗИ, позволяющий исключить заболевание либо обнаружить его на ранней стадии. В составе рентгеновского отделения имеется маммограф – рентгеновский аппарат для исследования молочных желез.

Главное преимущество рентгена — его универсальность. В настоящее время этот метод визуализации отдельных органов и целых систем нашего организма буквально не имеет пределов. Рентгенология, как часть медицины, в ближайшем будущем не имеет полноценной альтернативы, и даже самые современные методы не могут ее заменить.
Есть традиционные области, где рентген не имеет конкурентов — в первую очередь, это исследования органов грудной клетки, костей, черепа и позвоночника. Но и во многих других областях рентгеновское исследование как часть комплексной диагностики может оказать существенную помощь.
Например, долгое время сравнивали диагностические возможности рентгеновского метода исследования желудка и такого метода, как гастроскопия. На самом деле у каждого метода есть свои пределы, но пока не идет речь о замене одного другим. Так, эндоскопический метод лучше и подробнее расскажет о морфологических изменениях в желудке, а рентгенологический, оценивая орган в целом, больше скажет о характере и влиянии на орган этих изменений. Таким образом, в данной области, как и во многих других, наиболее информативной является комплексная диагностика.
Достоверной статистики относительно точности данного метода, как впрочем и любого другого, не существует.
На результаты исследования влияет множество факторов: корректно поставленная клиническая задача, достаточная оснащенность рентгенологического кабинета, квалификация врача-рентгенолога, арсенал применяемых им методик и т.д.
Но если речь идет об исключении какого-то заболевания, то, как правило, одного исследования достаточно, чтобы врач-рентгенолог сделал заключение, дающее ответы на вопросы, поставленные терапевтом.
В составе рентгеновского отделения имеются: стационарные рентгеновские аппараты с возможностями рентгеноскопических исследований органов грудной клетки, желудочно-кишечного тракта, моче-выделительной системы, а также выполнения рентгенограмм грудной клетки, брюшной полости, опорно-двигательного аппарата и моче-выделительной системы.


Круглосуточно работает клиническая и биохимическая лаборатория, оперативно определяются показатели крови, для постановки правильного диагноза, контроля за проводимой терапией, используется мультиспиральная компьютерная томография в качестве неинвазивной методики диагностики ишемической болезни сердца, использование функциональной диагностики позволяет осуществлять полный спектр современный диагностических мероприятий различной сложности, применяемых в кардиологии.
Высокий профессионализм, современная диагностическая и лечебная база, позволяет избрать оптимальную тактику лечения наших пациентов на уровне принятых международных стандартов, рекомендаций Европейского и Российского общества кардиологов.

При тесном сотрудничестве с отделением рентгенохирургии, в арсенале которого присутствует самое современное оборудование и материалы, проводятся хирургические (рентгенэндоваскулярные) вмешательства на коронарных артериях, что позволяет “без разрезов” проводить лечение ишемической болезни сердца любой сложности, с достижением максимального эффекта в самые кратчайшие сроки.

Кисть является одним из самых важных суставов человека, с помощью рук люди совершают огромное количество движений, необходимых для повседневного обслуживания, работы, занятий спортом. В результате этого кисть часто испытывает огромные нагрузки, результатом которых являются травмы.
В понятие кисть входит сразу несколько суставов: лучезапястный, запястно-пястный, пястно-фаланговый и межфаланговые суставы. Травма любого из этих суставов может сильно ограничить качество жизни человека. Помимо этого в области лучезапястного сустава находится «анатомическая табакерка» в которой проходят лучевая артерия и поверхностная ветвь лучевого нерва.
Таким образом любая травма этой области может привести не только к ограничению подвижности сустава, но и к полному нарушению функциональной деятельности всей кисти.
Чаще всего травмам подвержен лучезапястный сустав, который относится к двуосным суставам. Он может выполнять сгибание, разгибание, приведение и отведение, а также круговые движения кисти.

Эндопротезирование голеностопного сустава является единственно возможной заменой артродезу — неподвижной фиксации голеностопного сустава в заданном положении. Еще несколько лет назад артродез был единственной операцией, позволяющей восстановить функцию сустава, но при этом голеностоп оставался неподвижным, качество жизни таких пациентов значительно снижалось.
По статистике рост операций по эндопротезированию голеностопного сустава увеличился на 25% во всем мире, по данным 2012 года в мире было проведено более 11 000 подобных вмешательств.
Такой рост операций связан с повышением эффективности вмешательства, снижением возможных осложнений, появлением новых технологий, а также большим выбором имплантируемых систем, позволяющих учитывать особенности пациента, характер его патологии.

В результате сложной анатомии локтевого сустава методом лечения многих заболеваний локтя является оперативное вмешательство. В отличие от суставов нижних конечностей, локтевой сустав несет меньшую нагрузку, поэтому существует больше вариаций и возможностей для хирургического лечения: суставосохраняющее вмешательство, реконструкция связочного аппарата, эндопротезирование, артроскопия, трансплантация хрящевых тканей.
Эндопротезирование локтевого сустава является очень сложной операцией, которая по длительности продолжается около двух часов. Чаще всего вмешательство проводится под местной анестезий щадящими, малоинвазивными хирургическими методами.
По последним данным наиболее щадящим и эффективным методом оперативного вмешательства является артроскопия локтевого сустава. Одно из главных преимуществ данного метода – малая травматичность. Для проведения операции требуется несколько разрезов-проколов размером до 5 мм.

Согласно статистике Американской ортопедической академии с проблемами плеча, требующих хирургического вмешательства, к врачам-ортопедам, хирургам ежегодно обращается до 8 млн. человек. Самой распространенной причиной обращения к хирургу являются травматические поражения плеча. На втором месте идут дегенеративные заболевания плечевого сустава.
Плечевой сустав является самым подвижным суставом человека, поэтому нельзя выделить основной возрастной контингент пациентов, которые чаще всего обращаются за помощью к врачу-ортопеду. Травматические повреждения более характерны для пациентов молодого возраста, дегенеративно-дистрофические – для лиц пожилого возраста.
Плечевой сустав является шаровидным суставом, поэтому движения совершаются во всех плоскостях: ротация, сгибание-разгибание, отведение-приведение. Помимо основных движений, сухожилия четырех мышц образуют вращательную манжету плеча, что позволяет совершать более разнообразные движения в плечевом суставе. Суставная капсула плеча очень тонкая, поэтому плечевой сустав легко повреждается.

Эндопротезирование коленного сустава – операция, во время которой происходит замещение либо всего сустава, либо некоторых его структур искусственным протезом. Целью данной операции является устранение болевого синдрома и восстановление двигательных функций сустава.
Эндопротезирование коленного сустава – операция, во время которой происходит замещение либо всего сустава, либо некоторых его структур искусственным протезом. Целью данной операции является устранение болевого синдрома и восстановление двигательных функций сустава. Тотальное эндопротезирование – замена всех отделов сустава, при частичном же эндопротезировании соответственно стараются сохранить собственные неповрежденные структуры.
Существует ряд методик, которые не подразумевают проведение операции, однако при таком методе лечения достигается только временный эффект. При дегенеративных поражениях рекомендовано проведение именно эндопротезирования, которое не просто улучшает качество жизни пациента, но и позволяет сохранить эффект на длительное время.

Эндопротезирование тазобедренного сустава зачастую является единственным эффективным способом вернуть подвижность суставу, устранить болевой синдром, восстановить утраченную функцию нижней конечности. Операция довольно сложная, и результат во многом зависит от профессионализма хирурга-травматолога.
Наиболее частой причиной подавляющего большинства операций по эндопротезированию тазобедренного сустава является артрит. По статистике, свыше 40 миллионов человек в США, 10 миллионов в Великобритании, и еще десятков миллионов по всему миру страдают артритом.
Сама патология не является показанием к оперативному вмешательству, однако, такие осложнения, как нарушение функции тазобедренного сустава и хронический болевой синдром требуют выполнения эндопротезирования.

Световая терапия использует целебные свойства света определенной волны. Так, ультрафиолет известен своим обеззараживающим действием. Инфракрасные лазеры прекрасно лечат раны и язвы, оздоровляют слизистую оболочку, благодаря чему с успехом применяются в гинекологии и в лечении заболеваний желудка и кишечника.
Также лазеры улучшают состояние капилляров, нормализуют лимфоотток. Высокочастотные световые установки великолепно снимают болевой синдром. Наибольшую эффективность лазеры проявляют в сочетании с магнитами.

Ультразвук в медицине используется давно. С его помощью также можно вводить в организм различные препараты. Помимо лекарственного обеспечения ультразвук производит еще и вибромассаж, причем, на клеточном уровне.
В косметологии ультразвуком истребляют целлюлит и выводят лишнюю воду. Медицина же главным образом использует свойство ультразвуковой волны рассасывать инфильтраты и уплотнения. Метод применяют в качестве завершающего аккорда после электро- и магнитотерапии.
Это отличная профилактика спаечного процесса, который нередко развивается у больных в послеоперационном периоде.

Магнитотерапия восстанавливает энергетический баланс человека, нормализуя колебания электромагнитного поля человека и всех его органов. Раньше существовали только высокочастотные магниты – о ни хорошо снимают отек, устраняют боль.
Низкочастотные магниты очень эффективны при артрозах и ревматоидных артритах, поскольку хорошо восстанавливают питание хряща. Комбинация высоко- и низкочастотных магнитов дает наиболее выраженный положительный результат.
Существуют также импульсные магниты разной частоты. Импульсные высовысокоинтенсивные магниты отлично устраняют болевой синдром при шейном радикулите и проблемах с суставами, а низкоинтенсивные – при язвенной болезни. Эффективность магнитотерапии удваивается, если использовать ее вместе с электро или магнито стимуляцией.

Артроз – хроническое заболевание суставов, характеризующееся дегенеративными изменениями суставного хряща». Это значит, что болезнь развивается постепенно, год за годом повреждая самую важную часть наших суставов – хрящи.
Сначала человек может ничего не замечать, лишь при резких движениях сустав похрустывает, да при сгибании возникают неприятные ощущения.
Далле появляется боль при движении. Если артроз затронул тазобедренный сустав, боль идет от верхней части бедра и отдает в колено, что особенно чувствуется при ходьбе. При артрозе коленного сустава становится больно спускаться по лестнице. При артрозе плечевого сустава – поднимать и опускать руку.
Сначала хрящ становится мутным, шероховатым, теряет свою упругость и эластичность. Затем происходит разволокнение, хрящ растрескивается и изъязвляется, обнажается кость. Отделяются фрагменты, которые образуют инородные тела в суставной полости.
Теперь хрящ уже совсем не может амортизировать при нагрузке, поэтому все давление приходится на кость под ним, она повреждается, а на месте дефектов хрящевой ткани появляются костные разрастания.
Заболеть артрозом может каждый. В группу риска входят не только пожилые люди, у которых компоненты хряща разрушаются быстрее, чем синтезируются, но и спортсмены-профессионалы (особенно боксеры, борцы, бегуны и футболисты), танцоры, каскадеры, любители экстремальных видов спорта и обычные граждане, работа или образ жизни которых связаны с повышенной нагрузкой на суставы.
Искривление позвоночника, смещающее центр тяжести при ходьбе, высокие каблуки у модниц, лишний вес и даже привычка сидеть нога за ногу, все это может со временем привести к проблемам с суставами.
Настоящий прорыв в диагностике артроза произошел с появлением артроскопии – хирургической манипуляции, позволяющей рассмотреть сустав изнутри под большим увеличением.
Накопленный специалистами материал позволил составить критерии, с помощью которых со 100% вероятностью выявляются даже незначительные изменения суставов. У этого метода диагностики артроза есть только один минус: не всякий пациент с хрустом и маловыраженной болью в суставе добровольно согласится попасть на стол к хирургу.
И только, когда на вооружении у ревматогов-артрологов появился метод магнитно-резонансной томографии (МРТ), оказалось возможной безоперационная диагностика артроза. Сам метод основан на том, что все мы состоим из заряженных частиц, которые, оказавшись в поле действия огромного магнита, могут изменять свои магнитные свойства. Регистрируя эти изменения, можно получить изображение внутренних органов человека, в том числе и суставов.
Разработаны МРТ-критерии, с помощью которых можно с точностью до 95% выявить артроз на самой ранней стадии. Огромное преимущество этого метода состоит в том, что для постановки диагноза не нужно входить в сустав пациентов, достаточно лишь просветить их умным прибором.

Популярные сегодня активные и экстремальные виды спорта добавили работы ортопедам. Падения на сноуборде, горных лыжах, роликах зачастую приводят к травмам суставов. И больше всего страдает коленный сустав, на который и без того приходится огромная нагрузка. Разрывы связок и менисков, проблемы с суставными хрящами, все это требует срочной хирургической помощи.
Раньше такие операции делали только открытым способом: разрезали сустав, устраняли повреждение и обратно зашивали.
Современная ортопедия предлагает больным более щадящий метод – артроскопию.
Через два-три прокола размером не больше 5 мм в полость сустава вводятся необходимые инструменты.
Во время артроскопии врач может обнаружить и точно оценить все, даже мельчайшие, повреждения сустава и грамотно их устранить.
Перед проведением артроскопии больному обязательно делают обезболивание. При операции на коленном суставе, в большинстве случаев применяют спинальную анестезию: укол в область позвоночника, от которого чувствительность теряют только ноги. Так что в течение всей операции пациент будет иметь возможность общаться с хирургом, наблюдать за процессом с экрана монитора и получать комментарии по поводу происходящего.
С помощью артроскопии можно удалить поврежденную часть мениска, восстановить связки, залатать поврежденный хрящ и выполнить множество других сложных хирургических манипуляций. Ортопеды назначают артроскопию не только с лечебной, но и с диагностической целью: если после травмы сустава у пациента боль не проходит больше месяца, а ее причину не удается установить даже по рентгеновскому снимку.
А это значит, что суставу для восстановления потребуется гораздо меньше времени, чем при операции открытым способом. После удачно проведенной артроскопической резекции части мениска пациенту разрешается ходить уже вечером в день операции. Через неделю он начинает бегать, а через две недели возвращается к занятиям спортом.
После сложной реконструктивной артроскопической операции по восстановлению связок или хрящей пациенту, конечно, придется некоторое время опираться на костыль. Однако самостоятельно встать он сможет уже на первый день.
Высокая точность выполнения хирургических манипуляций, малая травматичность, практически отсутствуют кровопотери.
К тому же в ходе операции можно уточнить поставленный диагноз, а проколы редко инфицируется, что позволяет избежать послеоперационных осложнений. После операции не остается рубцов. Больные быстро выздоравливают и возвращаются к привычному образу жизни.
Однако артроскопия требует высокого профессионализма хирургов-ортопедов и недешевого специального оборудования, что встречается не во всех больницах.

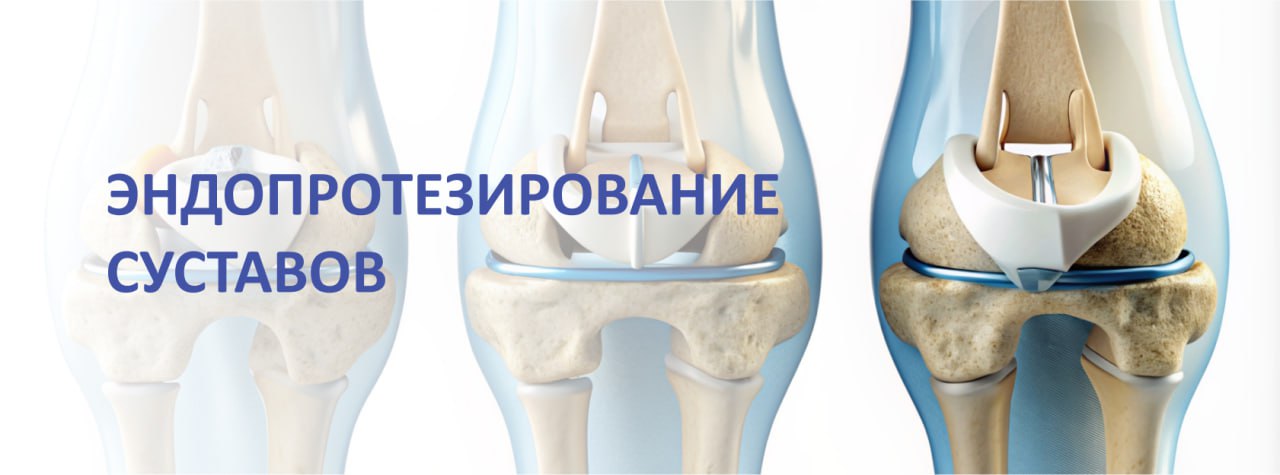
Эндопротезирование – это замена природного сустава искусственным имплантом из титана, сплава, керамики или специального синтетического материала. Эндопротез полностью повторяет физиологическую форму и функциональность здорового сустава. Операцию назначают при артрозах, артритах, тяжелых травмах и других заболеваниях суставов, сопровождающихся уменьшением их подвижности, болью и другими симптомами.
Целью эндопротезирования является восстановление безболезненного, хорошо функционирующего сустава. В большинстве случаев эндопротезирование позволяет полностью восстановить подвижность сустава, избавиться от боли и существенно улучшить качество жизни пациента.
Показания
Эндопротезирование суставов применяют при дегенеративно-дистрофических заболеваниях или значительных травмах, ведущих к их разрушению. Наиболее часто такая операция назначается для замены тазобедренного, коленного, плечевого и голеностопного суставов.
Показаниями к эндопротезированию являются:
• остеоартрозы;
• артриты;
• дисплазия сустава;
• внутрисуставные переломы и пр.
• посттравматические деформации суставов
Операция эндопротезирования назначается при прогрессирующих повреждениях тканей сустава, неэффективности консервативных методов лечения и нарастающем болевом синдроме. Операция показано тем пациентам, малоподвижность суставов которых снижает их физическую активность и ограничивает бытовую или профессиональную деятельность.
Противопоказаниями к эндопротезированию могут быть хронические инфекционные заболевания, патологии сердечно-сосудистой системы, легких и других органов в стадии декомпенсации. Временными противопоказаниями являются острые заболевания и обострение хронических болезней.
Этап реабилитации
Продолжительность периода реабилитации и его особенности зависят от вида и сложности операции по эндопротезированию. Ранняя реабилитация в стационаре может длиться от 3 до 14 дней. В этот период специалисты наблюдают за процессами заживления и помогают пациенту постепенно разрабатывать новый сустав. Установка каждого вида эндопротеза требует выполнения специальных правил:
• после установки плечевого сустава первые 24 часа, движение руки ограничивают. Затем под контролем физиотерапевта начинается индивидуальная программа упражнений в зависимости от типа и сложности вмешательства.
• после эндопротезирования коленного сустава пациенту позволяют вставать с постели уже в день операции, используя костыли или ходунки. Для замены коленного сустава применяют преимущественно протезы с цементной фиксацией, которые позволяют сразу же давать ему полноценную нагрузку;
• эндопротезирование тазобедренного сустава также требует в послеоперационный период применения костылей (ходунков). При установке протезов с цементной фиксацией ограничений по нагрузке, как правило, на сустав нет. Если эндопротез установлен по безцементной технологии, нагрузка в течение первого месяца не должна превышать 20-50% от номинальной.
Для получения подробной информации и записи на платный прием к врачу-оропеду в консультационно-диагностический центр ГКБ №31 звоните +7 (495) 700-31-31 или оставляйте заявку на сайте.
Для записи на прием к врачу нажмите ТУТ

При недостаточном или неправильном лечении гипертоническая болезнь может привести к инфаркту, инсульту, аневризме аорты, почечной недостаточности, слепоте и др. Если своевременно предпринять меры по нормализации артериального давления, можно избежать опасных недугов.
Гипертония может быть самостоятельным заболеванием, вызванным наследственными причинами, вредными привычками (избыток жирной и соленой пищи, малоподвижный образ жизни, курение) или пожилым возрастом и плохим состоянием сосудов. Но бывает и симптоматическая гипертония – она связана с различными недугами: болезнями почек и почечных артерий, патологией надпочечников и щитовидной железы (тиреотоксикоз), пороком сердца.
Очень важно вовремя различить две эти разновидности заболевания. Ведь для того, чтобы вылечить симптоматическую гипертонию, а это возможно, недостаточно принимать гипотензивные препараты, в первую очередь нужно справиться с основным заболеванием.
На первом этапе изменений внутренних органов и систем не происходит, а давление повышается эпизодически и нормализуется самостоятельно.
На второй стадии таких эпизодов становится больше, и понизить давление до нормы можно уже только с помощью медикаментов. Также наблюдается увеличение левого желудочка сердца.
Для третьей стадии характерно стабильно высокое артериальное давление и наличие патологических изменений органов и систем. Эта стадия грозит фатальными осложнениями.
Различают в основном церебральную и кардиальную гипертонии. В первом случае неприятные ощущения локализуются в голове – это могут быть головные боли, обычно возникающие по утрам в области затылка, шум в ушах, головокружения, тошнота, носовые кровотечения, бессонница, “мушки” и туман в глазах. Во втором случае пациентов беспокоят боли в сердце, под лопаткой, в груди, в пальцах рук.
К сожалению, как и большинство опасных болезней, гипертония зачастую очень долго никак не проявляет себя. Некоторые больные и вовсе не ощущают скачков давления, а порой их организм приспосабливается и люди, наоборот, чувствуют себя очень хорошо. Поэтому необходимо регулярно контролировать свое давление.
Это в первую очередь люди, имеющие опасную наследственность или те, кто в юности страдал вегетососудистой дистонией по гипертоническому типу. Этой группе людей желательно бросить курить, больше регулярно двигаться (особенно полезны бег и плавание), ограничить соль, нормализовать вес, спать не меньше 8 часов.
Профессию потенциальным гипертоникам надо выбирать не связанную с нервными и физическими перегрузками. И, конечно, им необходимо чаще посещать врача и регулярно контролировать свое артериальное давление.
Вторичная профилактика необходима, когда болезнь уже существует. Она направлена на предотвращение опасных осложнений недуга – инфаркта, инсульта и т. д. и заключается в постоянном, правильном и адекватном лечении.

Головная боль – одна из наиболее частых жалоб пациента на приеме у невролога. Причиной головной боли могут быть следующие состояния:
Мигрень
Внутричерепная гипертензия
Невралгиии
Остеохондроз
Головная боль напряжения
Для установления причины головной боли необходима консультация невролога и проведение комплекса дополнительных обследований. Пожалуйста, отнеситесь серьезно к головной боли, и только тогда Вы сможете избавиться от нее.
По полису ОМС и направлениям
• в отделения ортопедии и травматологии обращайтесь по телефону +7 (499) 726-81-68,
• в отделения хирургии, урологии и гинекологии по телефону +7 (499) 936-99-71.
• в отделения терапии, кардиологии и неврологии запись в больнице не осуществляется.
Запись в отделение платных услуг больницы осуществляется по телефону +7 (495) 700-31-31, или заполненной форме онлайн записи.
Для записи в Перинатальный центр
• по полису ОМС на консультацию, диагностику и приём: +7(495) 936-14-03 и +7(495)936-10-96.